Definisjon
Vi snakker om lichen planus som refererer til en immunologisk inflammatorisk dermatose med kronisk forløp: av patologisk interesse er negler, slimhinner og hud. Siden det er en rent immunologisk patologi, er lichen planus ikke smittsom og oppstår når immunsystemet gjenkjenner slimhinner og hudceller som fremmede, og utløser et uberettiget angrep mot dem.
Årsaker
Blant de predisponerende årsakene ser det ut til at sykdommens kjennskap er den mest akkrediterte; faktisk er det ikke klart hvilken som er den viktigste predisponerende faktoren for lichen planus. Miljøfaktorer kan også påvirke starten av dermatose betraktelig.
- Hypotetiske risikofaktorer ikke bevist: misbruk / inntak av antiarytmiske, antihypertensive og NSAID -legemidler, hepatitt C, Herpes simplex, røyking, overdreven stress, hepatitt B -vaksine
Symptomer
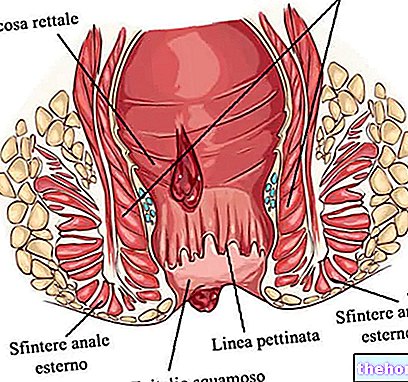
Siden det er en dermatose, er symptomene som følger med lichen planus rent kutane, selv om sykdommen ofte også påvirker slimhinner og negler. Det generelle symptombildet av lichen planus er diversifisert i henhold til det anatomiske området som er involvert: kløende, erosive og tilbakevendende papulære lesjoner eller plakk på huden, lokal kløe med balanitt og postitt, noe som resulterer i dyspareunia (genital lichen planus), betennelse i munnslimhinnen , atrofi av de linguale papillene (oral lichen planus).
Informasjonen om Lichen Planus - Medisiner for behandling av Lichen Planus er ikke ment å erstatte det direkte forholdet mellom helsepersonell og pasient. Rådfør deg alltid med lege og / eller spesialist før du tar Lichen Planus - Medisiner for behandling av Lichen Planus.
Medisiner
Lichen planus er en av de tvetydige sykdommene, lett forvekslet med andre hudsykdommer; hos noen pasienter varer lichen planus livet ut, mens lesjonene til andre pasienter kan gå tilbake til de forsvinner midlertidig og dukker opp igjen etter mange år.
Farmakologisk behandling er indikert for å lindre symptomer og forbedre levekårene til pasienten som er påvirket av det.
Symptomene på lichen planus kan faktisk vare mange uker eller år før de går tilbake, og sjansene for å dukke opp igjen er svært høye: Dette forklarer hvorfor kontinuerlig behandling er avgjørende for å holde det symptomatologiske bildet under kontroll, slik at det ikke degenererer.
Legemidlene som er mest brukt i terapi for å kontrollere symptomer forbundet med lichen planus er kortikosteroider - påført direkte på huden, administrert oralt eller intravenøst - retinoider og immunsuppressive legemidler. Fototerapi kan også være et godt hjelpemiddel i remisjon av symptomer.
Når lichen planus er avhengig av overdreven administrering av visse legemidler, er det legens plikt å endre legemiddelbehandling og erstatte det med et annet; igjen, hvis hypotesen om et allergen i manifestasjonen av lichen planus er mistenkt, må pasienten ty til administrering av antihistaminer.
La oss nå se mer detaljert stoffene som er mest brukt i terapi for lichen planus.
Følgende er klasser av medisiner som er mest brukt i terapi for lichen planus, og noen eksempler på farmakologiske spesialiteter; det er opp til legen å velge den mest passende aktive ingrediensen og dosen for pasienten, basert på alvorlighetsgraden av sykdommen, helsetilstanden til pasienten og hans respons på behandlingen:
Kortikosteroider for behandling av lichen planus: administrering av disse legemidlene er avgjørende for å redusere betennelsen forbundet med dermatose. Kortikosteroider er kraftige og like effektive legemidler; misbruk av disse aktive ingrediensene, samt administrering i lange perioder, kan forårsake alvorlige bivirkninger, for eksempel å øke risikoen for vaginal candidiasis, diabetes, hyperkolesterolemi og osteoporose. Kortikosteroider kan brukes lokalt eller administreres systemisk.
- Triamcinolon (f.eks. Kenacort): parenteral administrering av dette steroidet - så vel som alle andre kortikosteroider tatt oralt eller ved intravenøs injeksjon - kan favorisere osteoporose, diabetes, hypertensjon og hyperkolesterolemi; Det anbefales derfor ikke å overskride dosene og ikke ta produktet uten å respektere legens instruksjoner. Indikativt antyder doseringen av dette legemidlet å ta 3-48 mg aktivt per dag ved intra-lesjonell injeksjon. Fortsett behandlingen ved å gi en injeksjon hver 2-3 uker.
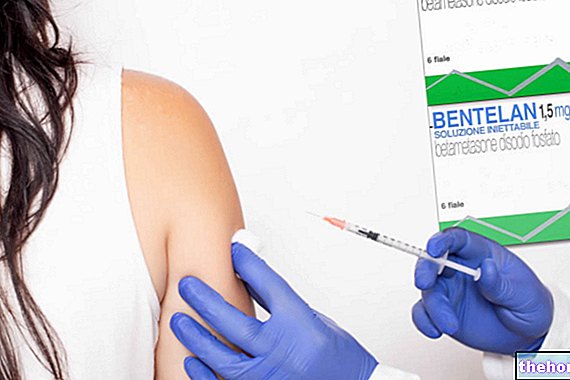
- Betamethason (f.eks. Celestone, Bentelan, Diprosone): stoffet er ofte formulert i produkter som skal påføres lokalt.Langvarig bruk av lokal betametason kan fremme tynning av huden, samt skape skade på binyrene og andre hudsykdommer. Legemidlet kan også administreres oralt, i en dose på 0,6-7,2 mg per dag. Kontakt legen din for mer informasjon.
- Clobetasol (f.eks. Clobesol, Clobetasol PFA): det anbefales å bruke stoffet direkte på den skadede huden, to ganger om dagen, etter grundig rengjøring og tørking av det skadede området.
- Prednison (f.eks. Deltacortene, Lodotra): Dosen må alltid fastsettes av legen basert på alvorlighetsgraden av sykdommen og pasientens tilstand. Indikativt varierer dosen som skal tas fra 5 til 60 mg per dag, muligens delt inn i flere doser (1-4) i løpet av 24 timer.
Retinoider: disse stoffene er også mye brukt for behandling av lichen planus; de er imidlertid ganske kraftige molekyler, derfor må de brukes med forsiktighet, i full overensstemmelse med det som er foreskrevet av legen. Det er ingen mangel på bivirkninger: inntak av retinoider, til og med respekt for doseringene, kan føre til hudskall og erytem; Det er imidlertid godt å huske at disse bivirkningene har en tendens til å gå tilbake i løpet av behandlingsperioden. anbefales å ikke ta stoffet under graviditet eller amming, gitt dets teratogenitet selv etter lang tid fra slutten av behandlingen.
- Retinsyre eller tretinoin (f.eks. Retin-A, Vesanoid): den aktuelle behandlingen med retinsyre er spesielt indikert for å redusere kløen forbundet med lichen planus lesjoner Det anbefales å påføre 0,1% retinsyre, både i atrofisk form og i den erosive varianten av lav. Det skal imidlertid huskes at tilbakefall er svært hyppige, selv etter administrering av dette legemidlet. Oralt er det mulig å ta stoffet i en dose på 10-60 mg / dag, enten som monoterapi eller sammen med et retinoid påført direkte på huden. Rådfør deg med legen din før du følger en slik kur.
- Acitretin (f.eks. Neotigason): retinoid som skal tas oralt. Legemidlet brukes imidlertid som et andre valg for å lindre symptomene på lichen planus; Acitretin er mest brukt til behandling av psoriasis. For dosering: kontakt lege. Ikke ta under graviditet og amming.
Antihistaminer: brukes i terapi når lichen planus lesjoner skaper ubehag og kløe.
Immunsuppressiva: indikert for alvorlig form for lav (erosiv variant). Det mest brukte stoffet som tilhører denne kategorien er cyklosporin. Det anbefales å ikke bruke stoffet i lange perioder for å redusere risikoen for nyrekomplikasjoner.
- Ciklosporin (f.eks. Sandimmun Neoral): administrering av dette legemidlet er fortsatt gjenstand for diskusjoner og forvirringer, spesielt når det gjelder dosering. De forskjellige studiene har faktisk foreslått en svært variabel dosering av dette stoffet, fra 50 mg til 1500 mg per dag; de oppnådde effektresultatene er like uoverensstemmende.Det er nødvendig å rapportere et enkelt tilfelle av genital lichen planus som, etter administrering av dette legemidlet, forårsaket et torncellekarsinom.
Lokalbedøvelse: Når lichen planus forårsaker smertefulle lesjoner, kan bedøvelsesmedisiner påføres lokalt. For dette formålet er lidokain et av de mest brukte legemidlene i terapi som, selv om det ikke er nyttig for helbredelse, midlertidig kan lindre smerter.
- Lidokain (f.eks. Lidoc C, Ortodermina, Elidoxil) brukes også til å lindre kløe i forbindelse med lichen planus. Påfør et lag med krem eller salve på det smertefulle hudområdet: gjenta applikasjonen 3-4 ganger om dagen, etter behov. Alternativt kan du bruke opptil 3 lapper hver 12. time, og prøve å dekke det smertefulle området bare når det er intakt. Fjern plasteret ved brenning eller irritasjon.
Calcineurin -hemmere: i form av salver eller salver er disse stoffene indikert for å behandle symptomer på lichen planus som påvirker slimhinnene (de samme legemidlene som brukes i terapi etter en organtransplantasjon)
- Tacrolimus (f.eks. Protopic, Advagraf, Modigraf): immunosuppressivt legemiddel som skal påføres lokalt. Det anbefales å starte behandlingen med å påføre et tynt lag krem, to ganger om dagen, massere forsiktig for å la stoffet bli fullstendig absorbert. For vedlikeholdsdosen: fortsett behandlingen opptil 7 dager etter fravær av symptomer. For barn med lichen planus: det anbefales å unngå å bruke produktet på barn under 2 år. Fra 2 til 15 år: bruk 0,03% krem, to ganger om dagen, opptil 7 dager etter at smertene avtar. For barn over 15 år er det mulig å øke konsentrasjonen av salven til 0,1%.
- Pimecrolimus (f.eks. Elidel): det anbefales å påføre et tynt lag krem i området som er berørt av lesjonen av lavplanus; gjenta applikasjonen to ganger om dagen etter å ha rengjort og tørket området forsiktig. Fortsett behandlingen til fullstendig remisjon av symptomer. Hvis symptomene vedvarer etter 6 ukers behandling, er det sannsynlig at behandlingen endres.
Fototerapi: lysterapi utført med UV -stråler: UVA -stråler trenger dypt inn i huden, mens UVB bare passerer gjennom det overfladiske laget av epidermis.Det kan være nyttig å lindre hudsymptomer som følge av lichen planus.
Andre artikler om "Lichen Planus - Medisiner for behandling av Lichen Planus"
- Lichen Planus: terapeutiske strategier
- Lichen Planus
- Lav Ruber Planus