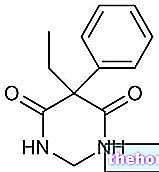
Aktive ingredienser: Rifampicin
RIFADIN 150 mg harde kapsler
RIFADIN 300 mg harde kapsler
RIFADIN 450 mg tabletter
RIFADIN 600 mg tabletter
RIFADIN 20 mg / ml sirup
RIFADIN 600 mg / 10 ml pulver og væske til infusjonsvæske, oppløsning
Hvorfor brukes Rifadin? Hva er den til?
FARMAKOTERAPEUTISK KATEGORI
Antimikobakterier, antibiotika.
TERAPEUTISKE INDIKASJONER
Infeksjoner med rifampicinsensitive mikroorganismer og spesielt med tuberkuløse mykobakterier og andre mykobakterier. Ved mykobakterielle infeksjoner er bruk i kombinasjon med andre spesifikke antibiotika eller kjemoterapeutiske midler obligatorisk. Ved ikke-tuberkuløse infeksjoner anbefales assosiasjon av et annet aktivt antibiotika, for å unngå resistensutbrudd. Følsomheten til patogener, eller deres mulige primære eller ervervede resistens, bør bestemmes ved hjelp av et antibiogram, på samme måte som det som vanligvis forventes for korrekt bruk av antibiotika.
I tilfelle infeksjonen ikke reagerer innen rimelig tid, må behandlingen endres, og ved tilbakefall anbefales det ikke å administrere rifampicin uten å ha utført foreløpige bakteriologiske tester.
Kontraindikasjoner Når Rifadin ikke skal brukes
Rifadin må ikke gis til pasienter med overfølsomhet overfor virkestoffet eller til noen av hjelpestoffene og ved gulsott.
Bruk av Rifadin er kontraindisert ved samtidig bruk av kombinasjonen saquinavir / ritonavir (se avsnitt Interaksjoner).
Forholdsregler for bruk Hva du må vite før du bruker Rifadin
Voksne behandlet med Rifadin bør ha en første kontroll av leverenzymer, bilirubin, serumkreatinin, fullstendig blodtelling og blodplater. Hos barn er denne første kontrollen ikke nødvendig unntatt i nærvær av en kjent eller mistenkt tilstand som kan forårsake komplikasjoner.
Pasienter bør ses minst hver måned, og spesifikk informasjon om symptomer relatert til bivirkninger bør be om. Alle pasienter med noen form for unormale data bør følges opp, selv med laboratoriekontroller, om nødvendig.
Rifadin har enzyminduserende egenskaper og kan øke metabolismen av endogene substrater, inkludert binyrene, skjoldbruskhormoner og vitamin D. Isolerte rapporter har assosiert administrering av Rifadin med forverring av porfyri, som en konsekvens av induksjon av delta -aminosyresyntetase levulin.
Rifadin kan forårsake rødaktig misfarging av urin, svette, sputum og tårer. Pasienter bør informeres om dette.
Myke kontaktlinser var permanent farget.
Rifadin -oppløsning i hetteglass er kun til intravenøs infusjon og må ikke administreres intramuskulært eller subkutant. Det anbefales å unngå lekkasje av løsningen fra det vaskulære stedet under injeksjonen; tilfeller av lokal irritasjon og betennelse på grunn av ekstravaskulær infiltrasjon av infusjonsoppløsningen er observert.Hvis disse reaksjonene oppstår, må infusjonen suspenderes og utføres på et annet sted nettsted.
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Rifadin
Interaksjoner med cytokrom P-450 enzymer
Rifadin er en kraftig induktor for noen cytokrom P-450 enzymer.Samtidig administrering av Rifadin med andre legemidler som også metaboliseres gjennom disse cytokrom P-450-enzymene kan øke eliminasjonen og redusere aktiviteten til disse andre legemidlene. Derfor er forsiktighet nødvendig når Rifadin administreres med legemidler som metaboliseres av cytokrom P-450. Kl. starten av behandlingen med Rifadin eller når den stoppes, kan det være nødvendig å justere dosen av legemidler som metaboliseres av disse enzymene, for å opprettholde terapeutisk optimale plasmakonsentrasjoner.
Eksempler på legemidler som metaboliseres av cytokrom P-450 enzymer er:
- antikonvulsiva midler (f.eks. fenytoin)
- antiarytmika (f.eks. disopyramid, mexiletine, kinidin, propafenon, tocainide)
- antiøstrogener (f.eks. tamoksifen, toremifen)
- antipsykotika (f.eks. haloperidol)
- orale antikoagulantia (f.eks. warfarin)
- trisykliske antidepressiva (f.eks. amitriptylin, nortriptylin)
- soppdrepende midler (f.eks. flukonazol, itrakonazol, ketokonazol)
- antiretrovirale midler (f.eks. zidovudin, saquinavir, indinavir, efavirenz) - barbiturater
- betablokkere
- benzodiazepiner (f.eks. diazepam)
- kalsiumkanalblokkere (f.eks. diltiazem, nifedipin, verapamil)
- kloramfenikol
- klaritromycin
- kortikosteroider
- klofibrat
- orale prevensjonsmidler
- dapsone
- doksycyklin
- østrogen
- benzodiazepinlignende legemidler (f.eks. zopiklon, zolpidem)
- fluorokinoloner
- gestrinon
- hjerte glykosider
- immunsuppressive midler (f.eks. cyklosporin, takrolimus)
- orale hypoglykemiske midler (f.eks. sulfonylurinstoffer)
- irinotekan
- levotyroksin
- losartan
- narkotiske smertestillende midler
- metadon
- praziquantel
- gestagener, kinin
- riluzole
- 5-HT3 selektive antagonister (f.eks. Ondansetron)
- statiner metabolisert av CYP 3A4
- telitromycin
- teofyllin
- tiazolidindioner (f.eks. rosiglitazon)
Pasienter på oral prevensjonsbehandling må bruke ikke-hormonelle prevensjonsmetoder under behandling med Rifadin.
Andre interaksjoner
Når Rifadin gis samtidig med saquinavir / ritonavir -kombinasjonen, øker det den potensielle hepatotoksisiteten.Derfor er samtidig bruk av Rifadin og saquinavir / ritonavir kontraindisert (se avsnitt Kontraindikasjoner).
Reduserte konsentrasjoner av førstnevnte og økte konsentrasjoner av sistnevnte ble observert ved samtidig administrering av atovaquon og rifampicin.
Samtidig bruk av ketokonazol og Rifadin resulterte i reduserte serumnivåer av begge legemidlene.
Samtidig bruk av enalapril og Rifadin resulterte i økte nivåer av enalaprilat, den aktive metabolitten av enalapril. Hvis pasientens kliniske tilstand krever det, bør dosejusteringer gjøres
Samtidig inntak av antacida kan redusere absorpsjonen av Rifadin. Den daglige administreringen av Rifadin bør gjøres minst 1 time før inntak av antacida.
Potensialet for hepatotoksisitet øker ved samtidig administrering av halotan eller isoniazid.
Samtidig bruk av Rifadin og halotan bør unngås Pasienter som får Rifadin og isoniazid bør overvåkes nøye for mulig hepatotoksisitet. Samtidig administrering av para-aminosalicylsyre (PAS) i formuleringer som inneholder bentonitt som hjelpestoff, og rifampicin kan forårsake reduksjon i mengden blodnivået til sistnevnte. De to legemidlene må administreres med et intervall på minst 8 timer.
Interferens med diagnostiske og laboratorietester
Terapeutiske nivåer av Rifadin har vist seg å hemme standard mikrobiologiske tester for folat og vitamin B12. Derfor må alternative tester brukes.
En forbigående økning i bilirubinnivået i serum ble også observert (se avsnittet Advarsler). Rifadin kan redusere galleutskillelse av kontrastmedier som brukes til visualisering av galleblæren, på grunn av konkurranse om galleutskillelse. Derfor bør disse testene utføres før du tar morgendosen av Rifadin.
Ved bruk av metoden Kinetic Interaction of Microparticles in Solution (KIMS) har kryssreaktivitet og falske positiver blitt rapportert i urinprøver for bestemmelse av opiater utført hos pasienter som får rifampicin. Gaskromatografi og massespektrometri, som brukes som bekreftende tester, kan skille rifampicin fra opiater.
Advarsler Det er viktig å vite at:
Ved behandling av ikke-tuberkuløse infeksjoner, hvis det mistenkes en tilhørende tuberkuløs form, bør Rifadin ikke brukes før diagnosen er avklart, for ikke å maskere tuberkuløs prosess og ikke forårsake utbrudd av mykobakteriell resistens.
Hos eldre med dårlig næring og tidlig i barndommen bør det utvises særlig forsiktighet, spesielt ved samtidig administrering av isoniazid.
Lever
Hos pasienter med nedsatt leverfunksjon bør Rifadin bare administreres når det er nødvendig, med forsiktighet og under nøye medisinsk tilsyn. Hos disse pasientene bør nøye overvåking av leverfunksjonen, spesielt serumnivåer av alaninaminotransferase (ALAT) og aspartataminotransferase (ASAT), utføres før behandlingen startes og deretter med 2-4 ukers mellomrom. Hvis det oppstår tegn på hepatocellulær skade , Rifadin må avbrytes.
I noen tilfeller kan hyperbilirubinemi oppstå i de første behandlingsdagene, som en konsekvens av en konkurranse mellom Rifadin og bilirubin om utskillelsesprosessene til hepatocytter. En isolert, moderat økning i bilirubin og / eller transaminaser utgjør ikke i seg selv en grunn til å avbryte behandlingen; beslutningen må tas etter gjentagelse av kontrollene som bekrefter tendensen til å øke verdiene og ta hensyn til pasientens kliniske tilstand.
Immunologiske reaksjoner / anafylaksi
Siden det er potensial for immunologiske reaksjoner, inkludert anafylaksi, inkludert anafylaksi (se avsnitt Bivirkninger), med intermitterende behandlinger (mindre enn 2 - 3 ganger per uke), bør pasientene følges nøye. Pasienter bør rådes til ikke å avbryte behandlingen da disse hendelsene kan oppstå.
Rifadinsirup
Rifadinsirup inneholder sukrose, så hvis du har blitt informert om at du ikke tåler noen sukkerarter, må du kontakte legen din før du tar denne medisinen.
Rifadinsirup inneholder natriummetabisulfitt, som hos noen sensitive pasienter kan forårsake allergiske reaksjoner, inkludert anafylaktiske symptomer og astmaanfall som også kan være livstruende.
Sirupen inneholder også p-hydroksybenzoater som kan forårsake allergiske reaksjoner.
Rifadin -belagte tabletter
Rifadin tabletter inneholder laktose og sukrose, så hvis du har blitt fortalt at du ikke tåler noen sukkerarter, må du kontakte legen din før du tar denne medisinen.
Graviditet og amming
Det er ingen godt kontrollerte studier av bruk av rifampicin hos gravide.
Det er funnet at høye doser rifampicin er teratogene hos gnagere.
Selv om det er rapportert at Rifadin krysser morkaken og er tilstede i navlestrengsblod, er effekten av legemidlet på fosteret, alene eller i kombinasjon med andre legemidler mot tuberkulose, ikke kjent.
Når rifampicin administreres de siste ukene av svangerskapet, kan det forårsake blødninger etter fødselen hos mor og nyfødte, noe som kan kreve bruk av vitamin K.
Derfor, hos gravide eller kvinner i fertil alder, bør antibiotika bare brukes hvis den potensielle fordelen begrunner den potensielle risikoen for fosteret.
Det er ingen data om den langsiktige effekten på menneskelig fruktbarhet.
Rifampicin utskilles i morsmelk, så antibiotika bør bare brukes under amming hvis den potensielle fordelen begrunner den potensielle risikoen for barnet.
Påvirker evnen til å kjøre bil og bruke maskiner
Det er ingen kjent interferens med evnen til å kjøre bil og bruke maskiner.
Dosering og bruksmåte Hvordan bruke Rifadin: Dosering
Oral Rifadin
Voksne: ved tuberkulose 600 mg per dag i en enkelt administrasjon for pasienter over 50 kg i vekt (450 mg for pasienter under 50 kg i vekt), kombinert med andre legemidler mot tuberkulose. Ved andre infeksjoner kan den daglige dosen nå 900-1200 mg, vanligvis delt inn i to administrasjoner.
Barn: anbefalt daglig dose er 10-20 mg / kg kroppsvekt fordelt på to like doser. Det anbefales ikke å overskride den daglige dosen på 600 mg.
Rist flasken godt og forsiktig før bruk, unngå dannelse av skum.
Det anbefales å vaske glasset godt med vann etter hver siruputtak.
Bruksanvisning: For en raskere og mer fullstendig absorpsjon anbefales det å administrere Rifadin på tom mage, borte fra måltider (minst 30 minutter før et måltid eller 2 timer etter et måltid).
I tilfeller med første vurdering er den mest effektive behandlingen kontinuerlig med kort varighet, dvs. ni måneder, med de nevnte dosene, kombinert med isoniazid og, i de tre første månedene, med en tredje anti-tuberkulose.
Rifadin infusjonsvæske, oppløsning
Rifadin er tilgjengelig i hetteglass (inneholdende 600 mg antibiotika) med løsningsmiddelampull. Rifadin for intravenøs infusjon anbefales spesielt når den kliniske situasjonen (kirurgi, nedsatt gastrointestinal absorpsjon, etc.) eller pasientens gastriske toleranse ikke tillater eller anbefaler administrering av antibiotika gjennom munnen.
Løsningen tilberedes ved å introdusere løsningsmidlet fra hetteglasset som følger med pakningen i hetteglasset med rifampicinpulver og risting kraftig og uten avbrudd i ca. 30 sekunder.
Når skummet er helt forsvunnet, må denne løsningen fortynnes umiddelbart i 500 ml 5% glukoseoppløsning eller fysiologisk saltvann. Preparatet som er fremstilt på denne måten, må brukes innen få timer. Det anbefales å justere drypphastigheten slik at infusjonen varer i omtrent 3 timer.
Dosering ved uspesifikke infeksjoner: For voksne er den foreslåtte daglige dosen 600 mg (etter legens mening: ett hetteglass med 600 mg en gang daglig).
Dosering ved lungetuberkulose: For voksne er den foreslåtte daglige dosen 600 mg, vanligvis ved en enkelt administrasjon. Behandling av lungetuberkulose med Rifadin ved intravenøs infusjon bør omfatte samtidig bruk av andre legemidler mot tuberkulose.
I tilfelle av manglende administrering av en eller flere doser, kontakt legen som har laget reseptet før behandlingen gjenopptas, for korrekt gjenoppretting av det terapeutiske opplegget.
Overdosering Hva du skal gjøre hvis du har tatt for mye Rifadin
Tegn og symptomer
Kvalme, oppkast, magesmerter, kløe, hodepine og økt sløvhet kan oppstå innen kort tid etter akutt administrering; ved alvorlig leversykdom kan det være bevissthetstap. Forbigående økning i leverenzymer og / eller bilirubin kan forekomme. Det er en rødbrun eller oransje misfarging av hud, urin, svette, spytt, tårer og avføring, hvis intensitet er proporsjonal med dosen som tas. Ansiktsødem eller periorbitalt ødem er også rapportert hos barn. Hypotensjon, sinustakykardi, ventrikulære arytmier, kramper og hjertestans er rapportert i noen dødelige tilfeller.
Den minimale dødelige eller akutte toksiske dosen er ukjent. Imidlertid har det vært rapporter om akutt ikke-dødelig overdose hos voksne som tar 9-12 g rifampicin. Akutte dødelige overdoser har blitt observert hos voksne etter inntak av 4/5 doser fra 14 til 60 g. I noen tilfeller, både dødelige og ikke-dødelige, var det en historie med alkoholforbruk eller misbruk.
Ikke-dødelige overdoser er rapportert hos barn i alderen 1 til 4 år behandlet med doser på 100 mg / kg (1 eller 2 doser).
Behandling
Intensive støttende tiltak bør tas og symptomene behandles etter hvert som de oppstår. Siden det er sannsynlig at kvalme og oppkast er tilstede, er mageskylling å foretrekke fremfor induksjon av oppkast.Etter tømming av mageinnholdet, kan tilførsel av aktivt kull i magen hjelpe til med å absorbere resterende legemiddel i mage -tarmkanalen. Antiemetisk behandling ved alvorlig kvalme og oppkast. Aktiv diurese (med kontroll over inntak og eliminering) vil fremme utskillelse av stoffet. Hos noen pasienter kan hemodialyse være nyttig.
Bivirkninger Hva er bivirkningene av Rifadin
Det kan oppstå milde hudreaksjoner som ikke ser ut til å være allergiske. De består vanligvis av rødhet og kløe med eller uten utseende av utslett. Mer alvorlige elveblest og hudreaksjoner med overfølsomhet har forekommet, men er ikke vanlige. Tilfeller av pemfigoid reaksjon, erythema multiforme inkludert Stevens-Johnsons syndrom, toksisk epidermal nekrolyse og vaskulitt er sjelden rapportert.
Mage -tarmforstyrrelser som anoreksi, kvalme, oppkast, ubehag i magen og diaré er rapportert. Pseudomembranøs kolitt er rapportert med Rifadin.
Rifadin kan forårsake hepatitt, og derfor bør det utføres leverfunksjonstester (se avsnitt Spesielle advarsler).
Sentralnervesystemet: Psykose er sjelden rapportert.
Trombocytopeni med eller uten purpura kan forekomme, vanligvis forbundet med intermitterende behandling, men er reversibel hvis behandlingen stoppes umiddelbart etter at purpura opptrer.
Hjerneblødning og dødelige hendelser har blitt rapportert etter fortsatt bruk eller gjeninnføring av legemidlet etter begynnelsen av purpura. Spredt intravaskulær koagulering er sjelden rapportert.
Eosinofili, leukopeni, ødem, muskelsvakhet og myopati er rapportert hos en liten prosentandel av pasientene som får Rifadin.
Agranulocytose er rapportert svært sjelden.
Det har vært sjeldne tilfeller av binyreinsuffisiens hos pasienter med nedsatt binyrefunksjon.
Menstruasjonssykdommer er rapportert hos kvinner som gjennomgår langvarig antituberkulosebehandling med rifampicinholdige behandlinger.
Reaksjoner som vanligvis oppstår med intermitterende behandlinger, muligens av immunologisk opprinnelse, inkluderer: "influensasyndrom" med feberepisoder, frysninger, hodepine, svimmelhet og beinpine; piping og piping; blodtrykksfall og sjokk; anafylaksi; akutt hemolytisk anemi; akutt nyresvikt på grunn av akutt tubulær nekrose eller akutt interstitiell nefritt.
Overholdelse av instruksjonene i pakningsvedlegget reduserer risikoen for bivirkninger.
Det er viktig å informere lege eller apotek om enhver uønsket effekt, selv om det ikke er beskrevet i pakningsvedlegget.
Utløp og oppbevaring
Utløpsdato: se utløpsdatoen som er angitt på pakningen.
Utløpsdatoen refererer til produktet i intakt emballasje, riktig lagret.
Bevaring: Ingen
RIFADIN 600 mg / 10 ml pulver og væske til infusjonsvæske, oppløsning
Lagring: Må ikke oppbevares over 25 ° C.
RIFADIN 450 mg tabletter
RIFADIN 600 mg tabletter
RIFADIN 20 mg / ml sirup
RIFADIN 150 mg harde kapsler
RIFADIN 300 mg harde kapsler
ADVARSEL: ikke bruk medisinen etter utløpsdatoen som er angitt på pakningen.
Oppbevares utilgjengelig for barn
SAMMENSETNING
Rifadin 150 mg harde kapsler
En kapsel inneholder:
Aktivt prinsipp: rifampicin 150 mg
Hjelpestoffer: maisstivelse, magnesiumstearat, gelatin, erytrosin (E 127), indigokarmin (E 132), titandioksid (E 171).
Rifadin 300 mg harde kapsler
En kapsel inneholder:
Aktivt prinsipp: rifampicin 300 mg
Hjelpestoffer: maisstivelse, magnesiumstearat, gelatin, erytrosin (E 127), indigokarmin (E 132), titandioksid (E 171).
Rifadin 450 mg tabletter
En tablett inneholder:
Aktivt prinsipp: rifampicin 450 mg
Hjelpestoffer: natriumlaurylsulfat, mikrogranulær cellulose, laktose, kalsiumstearat, karmellosenatrium, maisstivelse, arabisk tyggegummi, povidon, sukrose, talkum, magnesiumkarbonat, titandioksid (E 171), kaolin, kolloidalt silika, erytrosin (E 127) aluminiumssjø 17 %, magnesiumstearat, gelatin.
Rifadin 600 mg tabletter
En tablett inneholder:
Aktivt prinsipp: rifampicin 600 mg
Hjelpestoffer: natriumlaurylsulfat, mikrogranulær cellulose, laktose, kalsiumstearat, karmellosenatrium, maisstivelse, arabisk tyggegummi, povidon, sukrose, talkum, magnesiumkarbonat, titandioksid (E 171), kaolin, kolloidalt silika, erytrosin (E 127) aluminiumssjø 17 %, magnesiumstearat, gelatin.
Rifadin 20 mg / ml sirup
100 ml suspensjon inneholder:
Aktivt prinsipp: rifampicin 2 g.
Hjelpestoffer: agar-agar, sukrose, kaliumsorbat, sakkarin, metylparahydroksybenzoat, propylparahydroksybenzoat, natriummetabisulfitt, polysorbat 80, bringebæressens, dietanolamin, renset vann.
Rifadin 600 mg / 10 ml pulver og væske til infusjonsvæske, oppløsning
Ett hetteglass med pulver inneholder:
Aktivt prinsipp: rifampicin 600 mg.
Hjelpestoffer: natriumformaldehydsulfoksylat, natriumhydroksyd. En ampull med løsningsmiddel inneholder: vann til injeksjonsvæsker.
LEGEMIDDELFORMER OG INNHOLD
Harde kapsler:
Rifadin 150 mg harde kapsler: 8 kapsler
Rifadin 300 mg harde kapsler: 8 kapsler
Belagte tabletter:
Rifadin 450 mg belagte tabletter: 8 tabletter
Rifadin 600 mg belagte tabletter: 8 tabletter
Sirup: 60 ml flaske med målebeger
Pulver og væske til infusjonsvæske, oppløsning: 1 hetteglass med pulver + 1 hetteglass med 10 ml løsningsmiddel.
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency).Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
RIFADIN
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
Rifadin 150 mg harde kapsler
En kapsel inneholder:
Aktivt prinsipp: rifampicin 150 mg.
Rifadin 300 mg harde kapsler
En kapsel inneholder:
Aktivt prinsipp: rifampicin 300 mg.
Rifadin 450 mg tabletter
En tablett inneholder:
Aktivt prinsipp: rifampicin 450 mg.
Rifadin 600 mg tabletter
En tablett inneholder:
Aktivt prinsipp: rifampicin 600 mg.
Rifadin 20 mg / ml sirup
100 ml suspensjon inneholder:
Aktivt prinsipp: rifampicin 2 g.
Rifadin 600 mg / 10 ml pulver og væske til infusjonsvæske, oppløsning
Ett hetteglass med pulver inneholder:
Aktivt prinsipp: rifampicin 600 mg.
For fullstendig liste over hjelpestoffer, se pkt.6.1.
03.0 LEGEMIDDELFORM
Harde kapsler, belagte tabletter, sirup, pulver og væske til infusjonsvæske, oppløsning.
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
Infeksjoner med rifampicinsensitive mikroorganismer og spesielt med tuberkuløse mykobakterier og andre mykobakterier. Ved mykobakterielle infeksjoner er bruk i kombinasjon med andre spesifikke antibiotika eller kjemoterapeutiske midler obligatorisk. Ved ikke-tuberkuløse infeksjoner anbefales assosiasjon av et annet aktivt antibiotika, for å unngå resistensutbrudd. Følsomheten til patogener, eller deres mulige primære eller ervervede resistens, bør bestemmes ved hjelp av et antibiogram, på samme måte som det som vanligvis forventes for korrekt bruk av antibiotika.
I tilfelle infeksjonen ikke reagerer innen rimelig tid, må behandlingen endres, og ved tilbakefall anbefales det ikke å administrere rifampicin uten å ha utført foreløpige bakteriologiske tester.
04.2 Dosering og administrasjonsmåte
Rifadin Oral
Voksne: ved tuberkulose 600 mg per dag i en enkelt administrasjon for pasienter over 50 kg i vekt (450 mg for pasienter under 50 kg i vekt), assosiert med andre legemidler mot tuberkulose. Ved andre infeksjoner kan den daglige dosen nå 900-1200 mg, vanligvis delt inn i to administrasjoner.
Barn: Den anbefalte daglige dosen er 10-20 mg / kg kroppsvekt fordelt på to like doser. Det anbefales ikke å overskride den daglige dosen på 600 mg.
Rist flasken godt og forsiktig før bruk, unngå dannelse av skum.
Det anbefales å vaske glasset godt med vann etter hver siruputtak.
Regler for bruk: For en raskere og mer fullstendig absorpsjon anbefales det å administrere Rifadin på tom mage, borte fra måltider (minst 30 minutter før et måltid eller 2 timer etter et måltid).
I tilfeller av innledende vurdering er den mest effektive behandlingen kontinuerlig behandling med redusert varighet, dvs. ni måneder, med de nevnte dosene, assosiert med isoniazid og i de tre første månedene med en tredje anti-tuberkulose.
Rifadin infusjonsvæske, oppløsning
Rifadin er tilgjengelig i et hetteglass (inneholdende 600 mg antibiotika) med en ampull med løsningsmiddel. Rifadin for intravenøs infusjon anbefales spesielt når den kliniske situasjonen (kirurgi, nedsatt gastrointestinal absorpsjon, etc.) eller pasientens gastriske toleranse ikke tillater eller anbefaler administrering av antibiotika gjennom munnen.
Løsningen tilberedes ved å innføre løsningsmidlet fra hetteglasset som følger med pakningen i hetteglasset med rifampicin og risting kraftig og uten avbrudd i ca. 30 sekunder.
Når skummet er helt forsvunnet, må denne løsningen fortynnes umiddelbart i 500 ml 5% glukoseoppløsning eller fysiologisk saltvann. Preparatet som er fremstilt på denne måten, må brukes innen få timer. Det anbefales å justere drypphastigheten slik at infusjonen varer i omtrent 3 timer.
Dosering ved uspesifikke infeksjoner: hos voksne er den anbefalte daglige dosen 600 mg (etter legens vurdering: ett hetteglass med 600 mg en gang daglig).
Dosering ved lungetuberkulose: hos voksne er den foreslåtte daglige dosen 600 mg, vanligvis i en enkelt administrasjon. Behandling av lung-TB med Rifadin ved infusjon bør omfatte samtidig bruk av andre legemidler mot tuberkulose.
04.3 Kontraindikasjoner
Rifadin må ikke gis til pasienter med overfølsomhet overfor virkestoffet eller til noen av hjelpestoffene og ved gulsott.
Bruk av Rifadin er kontraindisert ved samtidig bruk av kombinasjonen saquinavir / ritonavir (se pkt. 4.5).
04.4 Spesielle advarsler og passende forholdsregler for bruk
Ved behandling av ikke-tuberkuløse infeksjoner, hvis det mistenkes en tilhørende tuberkuløs form, bør Rifadin ikke brukes før diagnosen er avklart, for ikke å maskere tuberkuløs prosess og ikke forårsake utbrudd av mykobakteriell resistens.
Hos eldre med dårlig næring og tidlig i barndommen bør det utvises særlig forsiktighet, spesielt ved samtidig administrering av isoniazid.
Lever
Hos pasienter med nedsatt leverfunksjon bør Rifadin bare administreres når det er nødvendig, med forsiktighet og under nøye medisinsk tilsyn. Hos disse pasientene bør nøye overvåking av leverfunksjonen, spesielt serumnivåer av alaninaminotransferase (ALAT) og aspartataminotransferase (ASAT), utføres før behandlingen startes og deretter med 2-4 ukers mellomrom. Hvis det oppstår tegn på hepatocellulær skade , Rifadin må avbrytes.
I noen tilfeller kan hyperbilirubinemi oppstå i de første behandlingsdagene, som en konsekvens av en konkurranse mellom Rifadin og bilirubin om utskillelsesprosessene til hepatocytter. En isolert, moderat økning i bilirubin og / eller transaminaser utgjør ikke i seg selv en grunn til å avbryte behandlingen; beslutningen må tas etter gjentagelse av kontrollene som bekrefter tendensen til å øke verdiene og ta hensyn til pasientens kliniske tilstand.
Immunologiske reaksjoner / anafylaksi
Siden det er potensial for immunologiske reaksjoner, inkludert anafylaksi, inkludert anafylaksi (se pkt. 4.8) med intermitterende behandlinger (mindre enn 2 til 3 ganger per uke), bør pasientene følges nøye. Pasienter bør rådes til ikke å avbryte behandlingen da disse hendelsene kan oppstå.
Rifadinsirup
Rifadinsirup inneholder sukrose og er derfor ikke egnet for personer med arvelig fruktoseintoleranse, glukose / galaktosemalabsorpsjonssyndrom eller sukras-isomaltasemangel.
Rifadinsirup inneholder natriummetabisulfitt, som hos noen sensitive pasienter kan forårsake allergiske reaksjoner, inkludert anafylaktiske symptomer og astmaanfall som også kan være livstruende.
Sirupen inneholder også p-hydroksybenzoater som kan forårsake allergiske reaksjoner.
Rifadin -belagte tabletter
Rifadin tabletter inneholder laktose, og derfor bør pasienter med sjeldne arvelige problemer med galaktoseintoleranse, laktasemangel eller glukose-galaktosemalabsorpsjon ikke ta denne medisinen.
Rifadin tabletter inneholder sukrose og er derfor ikke egnet for personer med arvelig fruktoseintoleranse, glukose / galaktose malabsorpsjon syndrom eller sukras-isomaltase mangel.
Forholdsregler
Voksne behandlet med Rifadin bør ha en første kontroll av leverenzymer, bilirubin, serumkreatinin, monokromer og blodplater. Hos barn er denne første kontrollen ikke nødvendig unntatt i nærvær av en kjent eller mistenkt tilstand som kan forårsake komplikasjoner.
Pasienter bør ses minst hver måned, og spesifikk informasjon om symptomer relatert til bivirkninger bør be om.Alle pasienter med noen form for unormale data bør følges opp, selv med laboratoriekontroller, om nødvendig.
Rifadin har enzyminduserende egenskaper og kan øke metabolismen av endogene substrater inkludert binyrehormoner, skjoldbruskhormoner og vitamin D. Isolerte rapporter har assosiert administrering av Rifadin med forverring av porfyri, som en konsekvens av induksjon av delta -aminosyre sitetase levulinic.
Rifadin kan forårsake rødaktig misfarging av urin, svette, sputum og tårer. Pasienter bør informeres om dette.
Myke kontaktlinser var permanent farget.
Rifadin -oppløsning i hetteglass er kun til intravenøs infusjon og må ikke administreres intramuskulært eller subkutant. Det anbefales å unngå lekkasje av løsningen fra det vaskulære stedet under injeksjonen; tilfeller av lokal irritasjon og betennelse på grunn av ekstravaskulær infiltrasjon av infusjonsoppløsningen er observert.Hvis disse reaksjonene oppstår, må infusjonen suspenderes og utføres på et annet sted nettsted.
Oppbevares utilgjengelig for barn.
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
Interaksjoner med cytokrom P-450 enzymer
Rifadin er en kraftig induktor for noen cytokrom P-450 enzymer. Samtidig administrering av Rifadin med andre legemidler som også metaboliseres gjennom disse cytokrom P-450-enzymene kan øke eliminasjonen og redusere aktiviteten til disse andre legemidlene. Derfor er forsiktighet nødvendig når Rifadin administreres med legemidler som metaboliseres av cytokrom P -450 ved starten behandling med Rifadin eller når det stoppes, kan det være nødvendig å justere dosen av legemidler som metaboliseres av disse enzymene for å opprettholde terapeutisk optimale plasmakonsentrasjoner.
Eksempler på legemidler som metaboliseres av cytokrom P-450 enzymer er:
- antikonvulsiva (f.eks. fenytoin)
- antiarytmika (f.eks. disopyramid, mexiletine, kinidin, propafenon, tocainide)
- antiøstrogener (f.eks. tamoksifen, toremifen)
- antipsykotika (f.eks. haloperidol)
orale antikoagulantia (f.eks. warfarin)
- trisykliske antidepressiva (f.eks. amitriptylin, nortriptylin)
- soppdrepende midler (f.eks. flukonazol, itrakonazol, ketokonazol)
- antiretrovirale midler (f.eks. zidovudin, saquinavir, indinavir, efavirenz)
- barbiturater
- betablokkere
- benzodiazepiner (f.eks. diazepam)
- kalsiumkanalblokkere (f.eks. diltiazem, nifedipin, verapamil)
- kloramfenikol
- klaritromycin
- kortikosteroider
- clofibrate
- orale prevensjonsmidler
- dapsone
- doksycyklin
- østrogen
benzodiazepinlignende legemidler (f.eks. zopiklon, zolpidem)
- fluorokinoloner
- gestrinon
- kardioaktive glykosider
- immunsuppressive midler (f.eks. cyklosporin, takrolimus)
- orale hypoglykemiske midler (f.eks. sulfonylurinstoffer)
- irinotekan
- levotyroksin
- losartan
- narkotiske smertestillende midler
- metadon
- praziquantel
- gestagener, kinin
- riluzole
- 5-HT3 selektive antagonister (f.eks. Ondansetron)
- statiner metabolisert av CYP 3A4
- telitromycin
- teofyllin
tiazolidindioner (f.eks. rosiglitazon)
Pasienter på oral prevensjonsbehandling må bruke ikke-hormonelle prevensjonsmetoder under behandling med Rifadin.
Andre interaksjoner
Når Rifadin gis samtidig med saquinavir / ritonavir -kombinasjonen, øker det den potensielle hepatotoksisiteten.Derfor er samtidig bruk av Rifadin og saquinavir / ritonavir kontraindisert (se pkt. 4.3).
Reduserte konsentrasjoner av førstnevnte og økte konsentrasjoner av sistnevnte ble observert ved samtidig administrering av atovaquon og rifampicin.
Samtidig bruk av ketokonazol og Rifadin resulterte i reduserte serumnivåer av begge legemidlene.
Samtidig bruk av enalapril og Rifadin resulterte i økte nivåer av enalaprilat, den aktive metabolitten av enalapril. Hvis pasientens kliniske tilstand krever det, bør dosejusteringer gjøres.
Samtidig inntak av antacida kan redusere absorpsjonen av Rifadin. Den daglige administreringen av Rifadin bør gjøres minst 1 time før inntak av antacida.
Potensialet for hepatotoksisitet øker ved samtidig administrering av halotan eller isoniazid. Samtidig bruk av Rifadin og halotan bør unngås Pasienter som får Rifadin og isoniazid bør overvåkes nøye for mulig hepatotoksisitet.
Samtidig administrering av para-aminosalicylsyre (P.A.S.) i formuleringer som inneholder bentonitt som hjelpestoff, og rifampicin kan indusere en reduksjon i blodnivået til sistnevnte. De to legemidlene må administreres med et intervall på minst 8 timer.
Interferens med diagnostiske og laboratorietester
Terapeutiske nivåer av Rifadin har vist seg å hemme standard mikrobiologiske tester for folat og vitamin B12. Derfor må alternative tester brukes. En forbigående økning i bilirubinnivået i serum ble også observert (se pkt. 4.4). Rifadin kan redusere galleutskillelse av kontrastmedier som brukes til visualisering av galleblæren, på grunn av konkurranse om galleutskillelse. Derfor bør disse testene utføres før du tar morgendosen av Rifadin.
Ved bruk av metoden Kinetic Interaction of Microparticles in Solution (KIMS) har kryssreaktivitet og falske positiver blitt rapportert i urinprøver for bestemmelse av opiater utført hos pasienter som får rifampicin. Gaskromatografi og massespektrometri, som brukes som bekreftende tester, kan skille rifampicin fra opiater.
04.6 Graviditet og amming
Det er ingen godt kontrollerte studier av bruk av rifampicin hos gravide.
Det er funnet at høye doser rifampicin er teratogene hos gnagere.
Selv om det er rapportert at Rifadin krysser morkaken og finnes i navlestrengsblod, gjør effekten det på fosteret av stoffet, alene eller i kombinasjon med andre legemidler mot tuberkulose, er ikke kjent.
Når rifampicin administreres de siste ukene av svangerskapet, kan det forårsake blødninger etter fødselen hos mor og nyfødte, noe som kan kreve bruk av vitamin K.
Derfor, hos gravide eller kvinner i fertil alder, bør antibiotika bare brukes hvis den potensielle fordelen begrunner den potensielle risikoen for fosteret.
Det er ingen data om den langsiktige effekten på menneskelig fruktbarhet.
Rifampicin utskilles i morsmelk, så antibiotika bør bare brukes under amming hvis den potensielle fordelen begrunner den potensielle risikoen for barnet.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
Det er ingen kjent interferens med evnen til å kjøre bil og bruke maskiner.
04.8 Bivirkninger
Det kan oppstå milde hudreaksjoner som ikke ser ut til å være allergiske. De består vanligvis av rødhet og kløe med eller uten utseende av utslett. Mer alvorlige elveblest og hudreaksjoner med overfølsomhet har forekommet, men er ikke vanlige. Tilfeller av pemfigoid reaksjon, erythema multiforme inkludert Stevens-Johnsons syndrom, toksisk epidermal nekrolyse og vaskulitt er sjelden rapportert.
Mage -tarmforstyrrelser som anoreksi, kvalme, oppkast, ubehag i magen og diaré er rapportert. Pseudomembranøs kolitt er rapportert med Rifadin.
Rifadin kan forårsake hepatitt, og derfor bør det utføres leverfunksjonstester (se pkt. 4.4).
Sentralnervesystemet: Psykose er sjelden rapportert.
Trombocytopeni med eller uten purpura kan forekomme, vanligvis forbundet med intermitterende behandling, men er reversibel hvis behandlingen stoppes umiddelbart etter at purpura opptrer. Hjerneblødning og dødelige hendelser har blitt rapportert etter fortsatt bruk eller gjeninnføring av legemidlet etter begynnelsen av purpura.
Spredt intravaskulær koagulering er sjelden rapportert.
Eosinofili, leukopeni, ødem, muskelsvakhet og myopati er rapportert hos en liten prosentandel av pasientene som får Rifadin.
Agranulocytose er rapportert svært sjelden.
Det har vært sjeldne tilfeller av binyreinsuffisiens hos pasienter med nedsatt binyrefunksjon.
Menstruasjonssykdommer er rapportert hos kvinner som gjennomgår langvarig antituberkulosebehandling med rifampicinholdige behandlinger.
Reaksjoner som vanligvis oppstår med intermitterende behandlinger, muligens av immunologisk opprinnelse, inkluderer: "influensasyndrom" med feberepisoder, frysninger, hodepine, svimmelhet og beinpine; piping og piping; blodtrykksfall og sjokk; anafylaksi; akutt hemolytisk anemi; akutt nyresvikt på grunn av akutt tubulær nekrose eller akutt interstitiell nefritt.
04.9 Overdosering
Tegn og symptomer
Kvalme, oppkast, magesmerter, kløe, hodepine og økt sløvhet kan oppstå innen kort tid etter akutt administrering; ved alvorlig leversykdom kan det være bevissthetstap. Forbigående økning i leverenzymer og / eller bilirubin kan forekomme. Det er en rødbrun eller oransje misfarging av hud, urin, svette, spytt, tårer og avføring, hvis intensitet er proporsjonal med dosen som tas. Ansiktsødem eller periorbitalt ødem er også rapportert hos barn. Hypotensjon, sinustakykardi, ventrikulære arytmier, kramper og hjertestans er rapportert i noen dødelige tilfeller.
Den minimale dødelige eller akutte toksiske dosen er ukjent. Imidlertid har det vært rapporter om akutt ikke-dødelig overdose hos voksne som tar 9-12 g rifampicin. Akutte dødelige overdoser har blitt observert hos voksne etter inntak av doser mellom 14 og 60 g. I noen tilfeller, både dødelige og ikke-dødelige, var det en historie med alkoholforbruk eller misbruk.
Ikke-dødelige overdoser er rapportert hos barn i alderen 1 til 4 år behandlet med doser på 100 mg / kg (1 eller 2 doser).
Behandling
Intensive støttende tiltak bør tas og symptomene behandles etter hvert som de oppstår. Siden det er sannsynlig at kvalme og oppkast er tilstede, er mageskylling å foretrekke fremfor induksjon av oppkast.Etter tømming av mageinnholdet, kan tilførsel av aktivt kull i magen hjelpe til med å absorbere resterende legemiddel i mage -tarmkanalen. Antiemetisk behandling ved alvorlig kvalme og oppkast. Aktiv diurese (med kontroll over inntak og eliminering) vil fremme utskillelse av stoffet. Hos noen pasienter kan hemodialyse være nyttig.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe: antimikobakterielle midler, antibiotika.
ATC -kode: J04AB02.
Rifadin hemmer aktiviteten til DNA-avhengig RNA-polymerase i følsomme celler. Mer spesifikt interagerer det med bakteriell RNA-polymerase, men hemmer ikke enzymet hos pattedyr.
Rifadin er spesielt aktivt mot raskt voksende ekstracellulære mikroorganismer, men har også intracellulær antibakteriell aktivitet motM. tuberkulose sakte voksende og periodisk.
Det er også aktivt in vitro mot Mycobacterium avium Complex, M. kansasii Og M. leprae.
Rifadin er aktivt in vitro mot en rekke grampositive og gramnegative mikroorganismer. Følsomme mikroorganismer inkluderer Neisseria meningitidis, Neisseria gonorrhoeae, Staphylococcus aureus, Proteus spp, Staphylococcus epidermidis, H. influenzae, E. coli, Ps. aeruginosa, Legionella pneumophila, Brucella spp. Og Streptococcus pyogenes. Staphylococci som produserer både penicillinase og non-penicillinase og de som er resistente mot beta-laktamer er følsomme for Rifadin.
Kryssresistens med rifampicin er bare påvist med andre rifamyciner.
05.2 Farmakokinetiske egenskaper
Oralt rifadin absorberes raskt fra mage -tarmkanalen. Høyeste plasmanivå hos voksne og barn varierer mye fra person til person. Topp serumkonsentrasjoner på omtrent 10 mcg / ml forekommer 2 til 4 timer etter oral inntak av en dose på 10 mg / kg kroppsvekt. Absorpsjonen av Rifadin reduseres ved tilstedeværelse av mat.
Etter intravenøs administrering av doser på 300 og 600 mg som en 30-minutters infusjon til friske mannlige frivillige (n = 12), ble maksimal plasmakonsentrasjon på henholdsvis 9,0 og 17,5 mcg / ml oppnådd. Gjennomsnittlig plasmahastighet hos disse frivillige forble påviselig i henholdsvis 8 og 12 timer.
Farmakokinetikken (oral og intravenøs) hos barn er lik den hos voksne.
Hos normale personer er den biologiske halveringstiden til Rifadin i serum ca. 3 timer etter administrering av 600 mg og øker til 5,1 timer med en dose på 900 mg. Ved gjentatt administrering reduseres halveringstiden og når gjennomsnittlige verdier på ca. 2 - 3 timer.
Ved en dose på 600 mg / dag er halveringstiden lik hos pasienter med nedsatt nyrefunksjon, og det er derfor ikke nødvendig å justere dosen.
Etter absorpsjon elimineres Rifadin (oralt eller i.v.) raskt i gallen og en enterohepatisk sirkulasjon etableres. I løpet av denne fasen deacetyleres Rifadin gradvis slik at nesten hele andelen i gallen acetyleres i løpet av 6 timer. Denne metabolitten opprettholder antibakteriell aktivitet.
Intestinal reabsorpsjon reduseres ved acetylering og dermed lettere eliminering. Omtrent 30% av dosen utskilles i urinen, hvorav omtrent halvparten i uendret form. Rifadin er utbredt i hele kroppen og finnes i effektive konsentrasjoner i mange organer og væsker, inkludert cerebrospinalvæsken.
Rifadin er 80% bundet til plasmaproteiner. Det meste av den ubundne delen er i ikke-ionisert form og diffunderer derfor lett til vev.
05.3 Prekliniske sikkerhetsdata
Karsinogenese
Det er ingen menneskelige data om det langsiktige potensialet for kreftfremkallende effekt. Det har vært noen rapporter om forverring av lungekreft hos mennesker, men det er ikke fastslått årsakssammenheng med stoffet. En økning i forekomsten av hepatomer hos hunnmus (av en type som er spesielt følsom for spontan utvikling av hepatomer) ble observert ved administrering av Rifadin i doser på 2 til 10 ganger gjennomsnittlig human dose i 60 uker, etterfulgt av en observasjonsperiode på 46 uker. Det var ingen tegn på karsinogenitet hos hannmus av samme rase eller hos rotter under lignende eksperimentelle forhold.
Rifadin har blitt rapportert å ha immunsuppressivt potensial hos kaniner, mus, rotter, marsvin, humane lymfocytter in vitro og hos mennesker.
Rifadins antitumoraktivitet er påvist in vitro.
Mutagenese
Det er ingen menneskelige data om det langsiktige potensialet for mutagenese. Det var ingen tegn på mutagenese hos bakterier, Drosophila melanogaster eller hos mus. Økt kromatidnedbrytning ble observert når humane blodcellekulturer ble behandlet. In vitro en økt frekvens av kromosomavvik ble observert i lymfocytter hentet fra pasienter behandlet med kombinasjoner av Rifadin, isoniazid og pyrazinamid og kombinasjoner av streptomycin, Rifadin, isoniazid og pyrazinamid.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
Rifadin harde kapsler
Maisstivelse, magnesiumstearat, gelatin, erytrosin, indigo karmin, titandioksid.
Rifadin -belagte tabletter
Natriumlaurylsulfat, mikrogranulær cellulose, laktose, kalsiumstearat, karmellosenatrium, maisstivelse, arabisk tyggegummi, povidon, sukrose, talkum, magnesiumkarbonat, titandioksid, kaolin, kolloidalt silika, erytrosin (E127) 17% aluminiumssjø, magnesiumstearat, gelé.
Rifadinsirup
agar-agar; sukrose; kaliumsorbat; sakkarin; metylparahydroksybenzoat; propylparahydroksybenzoat; natriummetabisulfitt; polysorbat 80; essensen av bringebær; dietanolamin, renset vann.
Rifadin pulver og væske til infusjonsvæske, oppløsning
Ett hetteglass med pulver inneholder: natriumformaldehydsulfoksylat; natriumhydroksid.
Ett hetteglass med væske inneholder: vann til injeksjonsvæsker.
06.2 Uforlikelighet
Fysisk inkompatibilitet (dannelse av bunnfall) ble observert med simulert administrering av diltiazem på Y-stedet i ufortynnet (5 mg / ml) og fortynnet (1 mg / ml i normal saltvann) og rifampicin (6 mg / ml i normal saltvann) Rifadin-løsning for infusjon må ikke fortynnes i 1/6 mol natriumbikarbonat eller natriumlaktatoppløsning, da det kan utfelles.
Bruk av 5% dextrose eller normal saltvann anbefales for fortynning av den rekonstituerte løsningen. Bruk av andre infusjonsløsninger anbefales ikke.
06.3 Gyldighetsperiode
Harde kapsler og belagte tabletter: 4 år.
Sirup: 3 år.
Pulver og væske til infusjonsvæske, oppløsning: 4 år.
06.4 Spesielle forholdsregler for lagring
Bevaring: Ingen
RIFADIN 150 mg harde kapsler
RIFADIN 600 mg / 10 ml pulver og væske til infusjonsvæske, oppløsning
Lagring: Må ikke oppbevares over 25 ° C.
RIFADIN 450 mg tabletter
RIFADIN 600 mg tabletter
RIFADIN 20 mg / ml sirup
Lagring: Må ikke oppbevares over 30 ° C.
RIFADIN 300 mg harde kapsler
06.5 Emballasje og innhold i pakningen
Kartong som inneholder kapsler i blisterpakninger:
"150 mg harde kapsler" 8 kapsler
"300 mg harde kapsler" 8 kapsler
Kartong som inneholder tabletter i blisterpakninger:
"450 mg overtrukne tabletter" 8 tabletter
"600 mg overtrukne tabletter" 8 tabletter
Kartong som inneholder "20 mg / ml sirup". 60 ml flaske med målebeger
Kartong som inneholder "600 mg / 10 ml pulver og væske til infusjonsvæske, oppløsning" 1 hetteglass med pulver + 1 hetteglass med 10 ml løsningsmiddel
06.6 Bruksanvisning og håndtering
Løsningen tilberedes ved å introdusere vannet til injeksjonsvæsker fra hetteglasset med løsningsmiddel, innpakket, i hetteglasset med rifampicinpulver og ristes forsiktig til antibiotikaet er fullstendig oppløst. Når skummet er helt forsvunnet, må denne løsningen fortynnes umiddelbart i 500 ml 5% glukoseoppløsning eller fysiologisk saltvann. Preparatet som er fremstilt på denne måten, må brukes innen få timer. Det er nødvendig å justere drypphastigheten slik at infusjonen varer i omtrent 3 timer.
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
sanofi-aventis S.p.A. - Viale L. Bodio, 37 / B - 20158 Milano
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
Rifadin 150 mg harde kapsler, 8 kapsler AIC nr. 021110200
Rifadin 300 mg harde kapsler, 8 kapsler AIC nr. 021110034
Rifadin 450 mg tabletter, 8 tabletter AIC n. 021110097
Rifadin 600 mg tabletter, 8 tabletter AIC n. 021110111
Rifadin 20 mg / ml sirup, 60 ml flaske AIC n. 021110059
Rifadin 600 mg / 10 ml pulver og løsningsmiddel til løsning for
infusjon, 1 hetteglasspulver + 1 hetteglass med væske med 10 ml AIC n. 021110135
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
Rifadin 150 mg harde kapsler, 8 kapsler juli 1968 / juni 2010
Rifadin 300 mg harde kapsler, 8 kapsler juli 1968 / juni 2010
Rifadin 450 mg tabletter, 8 tabletter november 1978 / juni 2010
Rifadin 600 mg tabletter, 8 tabletter november 1978 / juni 2010
Rifadin 20 mg / ml sirup, 60 ml flaske juni 1970 / juni 2010
Rifadin 600 mg / 10 ml pulver og løsningsmiddel til løsning for
infusjon, 1 hetteglasspulver + 1 hetteglass med væske med 10 ml november 1978 / juni 2010
10.0 DATO FOR REVISJON AV TEKSTEN
September 2013