Introduksjon
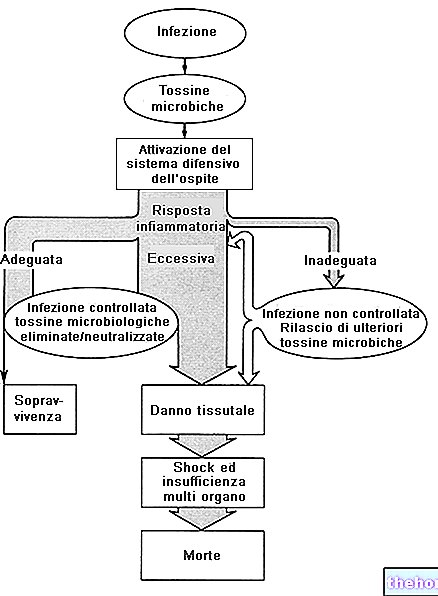
Selv om de vanligvis befolker respirasjonsslimhinnene uten å forårsake skade, kan pneumokokker, som finner de optimale forholdene for dem, replikere seg umåtelig ved å forvandle seg fra kommensale mikroorganismer til forferdelige opportunistiske patogener, som er i stand til å utløse sykdommer i ulik grad.

I den forrige diskusjonen beskrev vi pneumokokker fra et mikrobiologisk synspunkt, og fokuserte også på de epidemiologiske aspektene; i den følgende diskusjonen vil temaet bli utdypet fra et synspunkt på sykdommer, og dermed undersøke patogenesen, det symptomatologiske bildet og behandlingene som er tilgjengelige.
- Pneumokokkinfeksjoner: patogenese
- Pneumococcus pneumoniae Og influensa
- Pneumokokkinfeksjoner: Symptomer
- Symptomer INVASIV pneumokokkinfeksjon
- Symptomer på pneumokokk lungebetennelse
- Symptomer IKKE-invasiv pneumokokkinfeksjon
- Pneumokokkinfeksjoner: diagnose
- Pneumokokker: terapier
Årsaker
Cellene i pneumokokker når det alveolære nivået ved innånding av infiserte mikro-dråper av spytt; bare minimalt kan bacilliene spre seg med hematogen rute.
FOR Å UTVIKLE SJUKDOMMEN MÅ PNEUMOKOKUS GJØRE OVER DE SLIMME BARRIERE I HOSTEN; Det skal også huskes at bare pneumokokker utstyrt med en kapsel de er virulente.
Etter å ha passert slimhinnen i luftveiene, kan pneumokokken nå nesehulen og mellomøret; hvis bakterien klarer å overvinne kroppens forsvar, og dermed unnslippe virkningen av immunsystemet, kan den spre seg til det punktet for å skape lungebetennelse , hjernehinnebetennelse og mastoiditt (betennelse i mastoidcellene etter infeksjon i mellomøret) Senere, fra lungeskader, kan pneumokokker infisere mediastinale lymfeknuter, passere inn i thoraxkanalen og til slutt i blodet (bakteriemi). infeksjon fortsetter, vitale organer, for eksempel hjertet, kan også påvirkes: her kan pneumokokker forårsake endokarditt og perikarditt. Hos noen pasienter oppstår infeksjon i leddhulene.
Innåndingen av infiserte sekreter reduseres ved normal lukking av epiglottis under svelging; bevegelsene til cilia langs luftveiene kan også forsvare kroppen mot pneumokokkangrep, siden de kan bære infiserte slimhinner fra nedre luftveier til svelget og mellomøret.
Et sunt individ er normalt i stand til å blokkere infeksjonen i knoppen; dessuten har det blitt observert at samtidig tilstedeværelse av andre basiller på luftveisslimhinnen, som f.eks. Influensa, sterkt begrenser (eller til og med blokkerer) pneumokokkreplikasjon.
Utdypning: Pneumococcus pneumoniae Og influensa
Også influensa den er involvert i smittsomme sykdommer som påvirker luftveiene, og kan på samme måte som pneumokokker (og meningokokker) også forårsake skade på hjernehinnen. Det er ikke uvanlig at de to patogenene blir funnet samtidig på samme sted; under slike omstendigheter overlever imidlertid bare én bakterie: mellom de to er pneumokokken bestemt til å bukke under. Hvis de to mikroorganismer (H. influenzae og pneumococcus) var SEPARAT lokalisert i nesehulene, ville en lignende situasjon ikke oppstå, og begge ville kunne forårsake skade.
Hvordan forklare dette fenomenet?
I laboratoriet har noen eksperimenter på marsvin ført til overraskende resultater: Analyse av respirasjonsvevet til en mus utsatt for begge bakteriene, et overdrevet antall nøytrofiler ble observert, uttrykk for mobilisering av celler i immunsystemet. Da musens respirasjonsvev ble eksponert for bare en av de to bakteriene, utløste det imidlertid en mye lavere immunrespons.
- Fra laboratorieresultatene viste det seg at nøytrofile tidligere utsatt for influensa utøver større aggresjon mot pneumokokker enn nøytrofile IKKE utsatt for H. influenzae.
Hvilke konklusjoner kan vi trekke?
Mekanismen som styrer denne konkurransen er ennå ikke klar med sikkerhet; Det er imidlertid formulert to hypoteser:
- Samtidig tilstedeværelse av Haemophilus influenzae og Pneumococcus pneumoniae utløser en bestemt og typisk immunrespons; i tilfelle et angrep av et enkelt patogen, mobiliserer IKKE forsvarssystemet på denne måten
- Når Pneumococcus pneumoniae angrep Haemophilus influenzae, immunsystemet stimuleres til å angripe pneumokokker
Antigenene til polysakkaridkapslen er viktige elementer for å sikre virulens mot pneumokokker; dessuten garanterer antigenene mikroorganismen en viss beskyttelse mot makrofager og polynukleære celler, som kan oppsluke - derfor inaktivere - patogenet.
Små barn under to år er spesielt følsomme for pneumokokkinfeksjoner, siden organismen ennå ikke er i stand til å produsere antistoffer mot polysakkaridantigener.
Generelle symptomer
Pneumokokkinfeksjoner er klassifisert i to kategorier: invasiv og ikke-invasiv. I den første kategorien er pneumokokkinfeksjon fullført i et vitalt organ eller i blodet, og skaden er ekstremt alvorlig; de ikke-invasive formene forekommer utenfor nettstedene som nettopp er beskrevet, og skaper generelt begrenset og lett løst skade.
Tabellen oppsummerer symptomene som skiller de forskjellige invasive infeksjonene som er mediert av pneumokokker.
Symptom tabell
INVASIV pneumokokkinfeksjon
Symptomer
Septisk artritt (infeksjon i ett "ledd)
Feber, sterke smerter, manglende evne / manglende evne til å kontrollere leddet som er involvert i infeksjonen
Bakteriemi (spredning av bakterier i blodet)
Tilstedeværelse av bakterier (pneumokokker, i dette tilfellet) i blodet, med feber og andre uspesifikke symptomer
Meningitt (betennelse i hjernehinnen)
Anoreksi, menstruasjonsendringer, utbredt frysninger, kramper, ledd- og muskelsmerter, migrene, høy feber, fotofobi, irritabilitet, kvalme, hoste og oppkast
Osteomyelitt (infeksjon i bein og benmarg)
Rødhet og hevelse i det berørte området, vanskeligheter med å flytte det skadede området, akutte smerter, feber og potensiell hevelse. Mulig dannelse av hudfistler med utslipp av pus
Lungebetennelse (infeksjon i lungene)
Allestedsnærværende symptomer: frysninger, alvorlige brystsmerter og hoste. Lungebetennelse er også preget av: dårlig ånde, svakhet, dyspné, muskelsmerter, hodepine, svette, rask pust
Septikemi (alarmerende og overdrevet systemisk inflammatorisk respons etter en bakteriell fornærmelse mot pneumokokker - i dette tilfellet)
Hypotermi / høy feber, økt respirasjonsfrekvens, takykardi + hjertefunksjon, gangren, hypotensjon, leukopeni, flekker på huden, tap av organfunksjon, trombocytopeni, diffus trombus, død.
Pneumokokk lungebetennelse
Den vanligste sykdommen som utløses av pneumokokker er PNEUMONITIS, ofte foran rent influensalignende symptomer. Intensiteten av symptomene avhenger av pasientens generelle helse og pneumokokkserotypen som er involvert i infeksjonen. Selv symptomdebut er ikke alltid konstant, og noen pasienter utvikler først veldig milde symptomer, et element som kompliserer diagnosen, noe som gjør patologien enda mer farlig og subtil.
Alvorlig lungebetennelse begynner vanligvis med en veldig høy feber, som kan nå 40-41 ° C på få timer; Det er tydelig at den overdrevne termiske økningen også innebærer utvikling av utbredt frysninger (den såkalte rystende spenning). Noen pasienter med pneumokokk lungebetennelse klager også over brystsmerter, dyspné, cyanose, polypné og takykardi. Hosten, allestedsnærværende, er i utgangspunktet tørr og irriterende, og blir deretter til en fet hoste, med produksjon av et sputum som er stripet med blod, med en gulgrønn nyanse. Sekundære symptomer er også mulige, for eksempel asteni, artomyalgi, diaré, oppblåsthet i magen, kvalme og oppkast.
Det er ikke uvanlig at pasienten får Herpes labialis i forbindelse med lungebetennelse.
Tabellen viser de karakteristiske symptomene på ikke-invasive pneumokokkinfeksjoner.
IKKE-invasiv pneumokokkinfeksjon
Symptomer
BRONKITIS (infeksjon i bronkiene)
Svelgeproblemer, dyspné, leddsmerter, grønnhvit sputumutslipp, faryngitt, feber, influensa, forkjølelse, heshet.
Konjunktivitt (infeksjon i bindehinnen)
Rødhet og hevelse i konjunktiva, lakrimasjon, okulær kløe, konjunktival hyperemi, lymfadenopati
OTITIS MEDIA (mellomøreinfeksjon, typisk for barn under 10 år)
Øresmerter å berøre (otitis externa), utslipp av purulent materiale fra øregangen forbundet med smerter (mellomørebetennelse), ondt i halsen, feber, lav feber, tett nese, hoste
SINUSITIS (bihulebetennelse, små luftfylte hulrom, plassert bak kinnben og panne)
Neseobstruksjon med frigjøring av gulaktig eller grønnaktig slim + endret oppfatning av matsmak, dårlig ånde, nesestopp, svakhet, dyspné, ansikts- og tannsmerter, feber, hovne øyne, lukkede ører, rennende nese og hoste
Diagnose av infeksjoner
Før vi går i gang med en terapeutisk strategi for behandling av infeksjonen, er det nødvendig å fastslå patogenet som er involvert i sykdommen: prøvene som det er mulig å isolere bakterien på er blod (for blodkultur) og sputum (for kulturanalyse og mikroskopisk). Mange streptokokker er morfologisk like, så det er lett å forveksle en stamme med en annen; av denne grunn er bakteriens kultur alltid uunnværlig. Imidlertid er mikroskopisk analyse av en prøve av purulent materiale, CSF eller sputum nyttig for å mistenke pneumokokkinfeksjon og muligens starte målrettet terapi mens du venter på resultatene av kulturanalysen.
Optokintesten (a-ethylhydrocuprein) identifiserer og skiller pneumokokkkoloniene fra andre viriderende streptokokker, veldig like fra det morfologiske synspunktet: I motsetning til de andre streptokokker ser det ut til at pneumokokker er følsomme for optokinet.
Videre brukes gallesaltfølsomhetstesten til diagnostiske formål for å markere pneumokokker: i nærvær av gallsalt (natriumdeoksykolat 0,05%) gjennomgår patogenene som tilhører denne kategorien lysering på veldig kort tid.
Omniserum -agglutinasjonstesten (en bestemt kapsulær hevelsesreaksjon) brukes i stedet for å agglutinere alle typer pneumokokker.
For en enda mer grundig diagnostisk undersøkelse er det nødvendig å bruke den såkalte TYPING, derfor den nøyaktige identifiseringen av typen pneumokokker som er involvert i infeksjonen: for denne undersøkelsen er det mulig å bruke Neufeld-reaksjonen ( eller kapselhevelse) eller "lysbildeagglutinasjonen.
I motsetning til hva man kan tro, brukes søket etter antistoffer mot antigener ikke blant diagnostiske teknikker, siden antigenene som kan være involvert i pneumokokkinfeksjon er svært mange.
Imidlertid ser det ut til at den beste diagnostiske undersøkelsen for en invasiv pneumokokkinfeksjon er polymerasekjedereaksjonen (eller ganske enkelt PCR), selv om denne teknikken ikke er særlig utbredt.
Søket etter pneumokokkpolysakkarid i en urinprøve anbefales ikke: Faktisk har denne diagnostiske undersøkelsen vist seg lite spesifikk for pneumokokkinfeksjoner.
Omsorg
Pneumococcus viser en moderat følsomhet for noen antibiotika, spesielt for penicilliner, erytromycin og tetracykliner. Til tross for det som er sagt, er det rapporter om stoffresistens, spesielt penicilliner: i USA anslås det at 5-10% av pneumokokker som er ansvarlige for infeksjon er fullstendig resistente mot disse stoffene, mens 20% blir vurdert moderat motstandsdyktig.
Motstand mot penicillin er en konsekvens av endringen av proteinene som binder stoffet, ikke så mye av syntesen av beta -laktamase.
Generelt bør pneumokokkinfeksjoner behandles med kombinasjonen amoksicillin + klavulansyre; cefalosporiner er også legemidler indisert for å utrydde pneumokokkinfeksjoner.
Flere artikler om "Pneumokokker - infeksjon, symptomer, diagnose, terapi"
- Pneumokokker
- Vaksinasjon mot pneumokokker - vaksine mot pneumokokk