Oppnådd med beroligende, smertestillende, hypnotiske og / eller bedøvelsesmidler, brukes bevisst anestesi under mindre kirurgi (f.eks. Rekonstruktiv kirurgi) og mildt invasive diagnostiske prosedyrer (f.eks. Endoskopi eller koloskopi).
Bevisst bedøvelse blir en stadig mer vedtatt praksis, fordi den kombinerer sikkerhet med effekt, ikke medfører tap av bevissthet ved utførelsen, produserer en mild forvirring som forsvinner raskt og ikke nødvendigvis krever tilstedeværelse av en anestesilege.
Med andre ord, bevisst anestesi er bedøvelsen som sedaterer og bedøver pasienter til smerte mens de holder dem helt våken og våken.
Bevisst bedøvelse er en desidert lettere variant av generell anestesi, der pasienten mister bevisstheten og sovner.
, ville forårsake smerter som det ville være overdrevent å ikke ta noen motforanstaltninger for, akkurat som det ville være overdrevent å ty til generell anestesi.Bevisst anestesi og mindre kirurgi
Blant de mindre kirurgiske inngrepene som bevisst anestesi representerer en utmerket ressurs, er det:
- Mindre fotoperasjoner;
- Mindre operasjoner på huden;
- Operasjoner for reduksjon av mindre beinbrudd;
- Plastisk eller rekonstruktiv kirurgi (f.eks. Myringoplastikk og rekonstruksjon av øreflippen);

- Den transvenøse installasjonen av en pacemaker;
- Operasjoner for å redusere leddforskyvninger;
- Oftalmologisk kirurgi, for eksempel bruk av intraokulære linser eller blefaroplastikk;
- Tannkirurgi (f.eks. Reduksjon av en abscess) og tannrekonstruktiv (f.eks. Tannimplantat).
Bevisst bedøvelse og litt invasiv diagnostikk
I diagnostikkfeltet er bevisst sedasjon en stadig mer utnyttet praksis i anledning:
- Endoskopi. Det er den diagnostiske teknikken som, ved bruk av et instrument utstyrt med et videokamera (endoskop), gjør det mulig å se spiserøret, magen og den aller første delen av tarmen fra innsiden.
- Koloskopi. I likhet med instrumenteringen som brukes til endoskopi, er den diagnostiske teknikken som gjør det mulig å studere fra innsiden av de forskjellige delene av tykktarmen (tykktarm, sigmoid og endetarm).

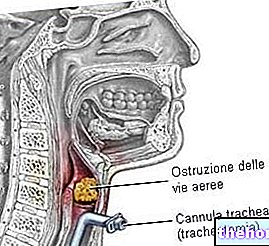
- Bronkoskopi. Basert på bruk av et instrument som er veldig likt det som ble brukt for endoskopi og koloskopi, er det den diagnostiske prosedyren som gjør det mulig å analysere fra innsiden av luftveiene av større kaliber (strupehode, luftrør og bronkier).
- Cystoskopi. Det er den diagnostiske prosedyren som tar sikte på å utforske fra innsiden av urinrørets vegger og fremfor alt blæren. Instrumentet for implementering følger stort sett instrumentet for endoskopi og andre tidligere nevnte metoder.
- Transesophageal ekkokardiogram. Det er hjertets ultralyd som innebærer innsetting av ultralydsonden i spiserøret, som er grunnleggende for denne typen radiologisk undersøkelse.
Sammenlignet med det klassiske transthorakiske ekkokardiogrammet (der c "er en ekstern bruk av ultralydsonden), gir det transesophageal ekkokardiogramet mye mer detaljerte bilder, men det er også mer invasivt. - Angiografi. Det er den radiologiske diagnostiske testen (ved bruk av røntgenstråler), som gjør det mulig å studere morfologi, forløp og mulige avvik i blod og lymfekar.
- Brystbiopsi. Det er den diagnostiske prosedyren som består i innsamling og laboratorieanalyse av en prøve av celler som tilhører brystkjertelen.Det er grunnleggende for diagnosen brystkreft.
Som regel må de aktuelle medisinske kontrollene skje en uke før den antatte datoen for operasjonen under bevisst anestesi, slik at det er god tid til å: nøye evaluere blod- og urinprøver; foreta midlertidige endringer i eventuelt medikamentinntak til slutt , i tilfelle hindringer for bevisst anestesi (f.eks. allergi mot et bestemt legemiddel som brukes for å få det sistnevnte), diskuter løsningene.
Gjør og ikke gjør rett før bevisstbedøvelse
Den dagen den bevisste sedasjonsprosedyren finner sted, bør pasienten:
- Ha en fullstendig faste i minst 6-8 timer. Dette betyr at for intervensjonene i bevisst anestesi planlagt om morgenen, er det siste måltidet som er tillatt middagen forrige kveld. Bevisst anestesi;
- Møt opp sammen med et nært familiemedlem eller en venn. Familiemedlemmet (eller "vennen" brukes til å støtte pasienten ved slutten av prosedyren, rett før hjemreise og under hjemreisen. Selv om lys, faktisk, bevisst sedasjon endrer, på en helt midlertidig måte, reflekser og konsentrasjonsevne, som er nødvendig for å være uavhengig og utføre aktiviteter som kjøring.
Timing
For å oppnå bevisst sedasjon - det vil si å dra fordel av de avslappende og smertestillende effektene - er det en ventetid på maksimalt 5-10 minutter, unntatt i spesielle tilfeller.
Bevisst bedøvelse har en begrenset varighet i tid, en varighet som uansett er tilstrekkelig for utførelsen av de terapeutiske og diagnostiske prosedyrene som den aktuelle bedøvelsespraksisen er angitt for.
Når blir ventetiden på bevisstbedøvelse lenger?
Hvis administrasjonsveien er oral, kan ventetiden med å observere de første effektene av bevisst anestesi variere fra 30 til 60 minutter, avhengig av medisinene som brukes.
Legemidlene for bevisst anestesi: detaljene
Blant stoffene som brukes mest ved implementering av bevisst anestesi, er det:
- Propofol. Det er bedøvende / hypnotisk.
- Ketamin. Det er et smertestillende middel.
- Midazolam. Det er et kortvarig smertestillende middel, med også angstdempende effekter;
- Fentanyl. Det er et smertestillende middel med milde beroligende effekter;
- Dexmedetomidine. Det er beroligende / smertestillende.
Som allerede nevnt, for å oppnå bevisst sedasjon er det nødvendig å kombinere to eller flere av de nevnte legemidlene riktig.
Valget av legemiddelkombinasjon er opp til legen og er ikke tilfeldig i det hele tatt, men avhenger av pasientens egenskaper (alder, vekt, legemiddelallergi, etc.).
Den mest populære kombinasjonen av legemidler for å "få" bevisst anestesi er den av et beroligende middel (spesielt midazolam) og et smertestillende middel (spesielt fentanyl).
Hva er pasientens følelser under bevisstbedøvelse?
Når bevisste anestesimedisiner har iverksatt tiltak, er det svært sannsynlig at du ser en nedgang i respirasjonsfrekvensen og et lite blodtrykksfall.
Disse endringene bør imidlertid ikke skremme, fordi de er normale konsekvenser av legemidlene som brukes og fordi de hele tiden overvåkes av en medarbeider (som hele tiden sjekker at pasientens vitale tegn ikke varierer overdrevent).
Under prosedyrene under bevisst anestesi kobler det medisinske personalet pasienten til maskiner og utstyr for måling og overvåking av blodtrykk, blodets oksygennivå, hjerterytme og respirasjonsfrekvens.
Pasienten befinner seg derfor i en sikkerhetssituasjon.
Hvem utførte det?
Bevisst bedøvelse er en praksis som kan utføres både av legen som vil ta seg av den terapeutiske eller diagnostiske prosedyren, og av en anestesilege (dvs. en lege spesialisert på anestesiologi).
og forvirret, har lett hodepine og føler vondt i magen.Alle disse følelsene er forbigående og forsvinner i timene etter bedøvelsespraksisen.
Som regel kan de som har fått bevisst bedøvelse komme hjem 1-2 timer etter at prosedyren er avsluttet, som viste bruk av den aktuelle bedøvelsespraksisen.
Før hjemreise
Praksis tilsier at pasienten som utsettes for bevisst sedasjon, mens han venter på å gå hjem, er underlagt periodisk overvåking (hvert 15. minutt) av blodets oksygennivå og arterielt trykk.

Hjemme
Når pasienten er utladet, bør pasienten som kommer seg etter bevisst anestesi:
- Spis på en sunn og balansert måte for å komme deg bedre;
- Hvil til neste dag, da vil styrken din bli fullstendig gjenopprettet;
- Unngå å kjøre bil og delta i andre aktiviteter som krever litt konsentrasjon;
- Unngå å drikke alkohol;
- Følg instruksjonene fra den behandlende legen nøye hvis du opererer.
Det nøyaktige bildet av mulige bivirkninger og mulige komplikasjoner avhenger av legemidlene som brukes til bevisst sedasjon, ettersom disse stoffene ikke alle utgjør den samme risikoen.
; Imidlertid bør det spesifiseres at hos personer med en "allergi mot legemidlene som er nødvendige for implementeringen, må det vedtas spesifikke antiallergiske mottiltak.