Aktive ingredienser: Methylprednisolon (Methylprednisolon sodium succinate)
SOLU-MEDROL 40 mg / ml pulver og væske til injeksjonsvæske, oppløsning
SOLU-MEDROL 125 mg / 2 ml pulver og væske til injeksjonsvæske, oppløsning
SOLU-MEDROL 500 mg / 8 ml pulver og væske til injeksjonsvæske, oppløsning
SOLU-MEDROL 1000 mg / 16 ml pulver og væske til injeksjonsvæske, oppløsning
SOLU-MEDROL 2000 mg / 32 ml pulver og væske til injeksjonsvæske, oppløsning
Hvorfor brukes Solu-Medrol? Hva er den til?
FARMAKOTERAPEUTISK KATEGORI
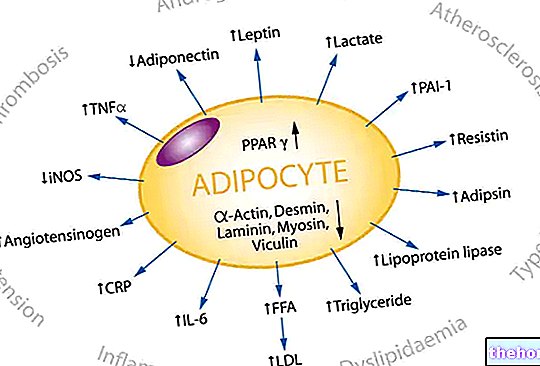
Systemiske kortikosteroider, glukokortikoider
TERAPEUTISKE INDIKASJONER
1. Endokrine lidelser
Akutt binyrebarkinsuffisiens (hydrokortison eller kortison er de valgte stoffene: tilsetning av mineralokortikoider kan være nødvendig, spesielt når syntetiske analoger brukes).
2. Kollagensykdommer
Under en forverring eller som vedlikeholdsterapi i spesielle tilfeller av systemisk lupus erythematosus.
3. Dermatologiske endringer
til. Pemphigus
b. Alvorlig erythema multiforme (Stevens-Johnsons syndrom)
c. Eksfoliativ dermatitt
4. Allergiske tilstander
Kontroll av alvorlige eller invalidiserende allergiske tilstander som ikke reagerer på tradisjonell terapi, i tilfelle:
til. Bronkitt astma
b. Kontakteksem
c. Serumsykdom
d. Overfølsomhetsreaksjoner for legemidler
Og. Angioneurotisk ødem, urtikaria, anafylaktisk sjokk (i tillegg til adrenalin)
5. Mage -tarmsykdommer
Ulcerøs kolitt (systemisk terapi eller som retentiv eller dryppklyster for å hjelpe pasienten til å overvinne en spesielt kritisk fase av sykdommen), segmentær ileitt
6. Edematøse tilstander
Å indusere diurese eller remisjon av proteinuri ved nefrotisk syndrom uten uremi eller idiopatisk type eller på grunn av systemisk lupus erythematosus.
7. Sentralnervesystemet
Hjerneødem fra primær eller metastatisk svulst og / eller assosiert med kirurgisk eller strålebehandling.
Forverring av multippel sklerose.
Akutt ryggmargsskade. Behandlingen bør starte innen 8 timer etter at traumet skjedde.
8. Neoplastiske følelser
Palliativ behandling av: leukemi og lymfomer hos voksne, akutt barndomsleukemi.
Palliativ terapi av svært avanserte svulster.
SOLU-MEDROL kan også brukes under følgende forhold:
til. Generalisert nevrodermatitt
b. Akutt revmatisk feber
c. Alvorlig sjokk: hemoragisk, traumatisk, kirurgisk
Ved alvorlig sjokk kan bruk av intravenøs SOLU-MEDROL hjelpe til med å gjenopprette den hemodynamiske situasjonen. Kortikosteroidbehandling bør ikke betraktes som en erstatning for standardmetoder for å bekjempe sjokk, men nyere erfaringer indikerer at samtidig bruk av massive doser kortikosteroider sammen med andre terapeutiske tiltak, kan øke overlevelsesraten.
d. Esophageal brenner
Ved esofagusforbrenning på grunn av inntak av etsende midler, har kortikosteroidbehandling redusert forekomsten av vedheft og sykelighet. Kortikosteroider må gis innen 48 timer etter brenningen. Et hurtigvirkende steroid som SOLU -MEDROL kan gis sammen med væske og antibiotika som en første behandling.
Etter esofagoskopi kan legemiddeladministrasjonen stoppes hos pasienter som ikke har brannskader. Behandling av pasienter med spiserørskade bør fortsette med injiserbare metylprednisolonacetat eller tabletter hvis de tolereres pluss antibiotika og drenering.
Og. Forebygging av kvalme og oppkast forbundet med kreftbehandling mot kreft
f. Adjuvant behandling av alvorlige Pneumocystis jiroveci lungesykdommer hos personer som er berørt av A.I.D.S. Administrasjon bør utføres innen 24 timer etter at antimikrobiell behandling er startet.
Kontraindikasjoner Når Solu-Medrol ikke skal brukes
Overfølsomhet overfor virkestoffet eller overfor noen av hjelpestoffene.
SOLU-MEDROL er også kontraindisert:
- hos pasienter med systemiske soppinfeksjoner.
- i bruk ved intratekal administrasjon.
- i bruk for epidural administrasjon.
Administrering av levende, levende svekkede vaksiner er kontraindisert hos pasienter som får immunsuppressive doser av kortikosteroider.
Forholdsregler for bruk Hva du trenger å vite før du bruker Solu-Medrol
Siden utbruddet av bivirkninger er relatert til dosering og behandlingstid, er det nødvendig å vurdere disse faktorene nøye hos hver enkelt pasient.I løpet av behandlingen foreslås det å gradvis redusere dosen for å finne den laveste dosen.
Immunsuppressive effekter / Økt mottakelighet for infeksjoner
Kortikosteroider kan øke mottakeligheten for infeksjoner, kan maskere noen tegn på infeksjon, og interkurrente infeksjoner kan oppstå under bruk; vurdere muligheten for å sette i gang tilstrekkelig antibiotikabehandling.
Redusert motstand og manglende evne til å lokalisere infeksjon kan oppstå under behandling med kortikosteroider Infeksjoner forårsaket av virus, bakterier, sopp, protozoer og helminth organismer, hvor som helst i kroppen kan være assosiert med bruk av kortikosteroider alene eller i forbindelse med andre immunsuppressive midler som påvirker cellulær, humoral immunitet og nøytrofil funksjon. Disse infeksjonene kan være milde, men også alvorlige og i noen tilfeller dødelige. Økende kortikosteroiddoser øker forekomsten av infeksjoner.
Personer som behandles med immunsuppressive legemidler er mer utsatt for infeksjoner enn friske individer. Vannkopper og meslinger, for eksempel, kan ha et mer alvorlig eller til og med dødelig forløp hos ikke-immuniserte barn eller voksne som gjennomgår kortikosteroidbehandling.
Administrering av levende eller svekkede vaksiner er kontraindisert hos pasienter som får immunsuppressive doser av kortikosteroider. Ved å redusere immunresponsen kan metylprednisolon øke uønskede effekter av levende vaksiner, noe som fører til utvikling av sykdommer på grunn av viral spredning. Døde eller inaktive vaksiner kan gis til pasienter som får immunsuppressive doser av kortikosteroider, selv om responsen på disse vaksinene kan bli redusert. Spesielle immuniseringsprosedyrer kan utføres hos pasienter som får ikke-immunsuppressive doser av kortikosteroider. Pasienter bør ikke vaksineres mot kopper under behandling med kortikosteroider.
Ikke utfør andre immuniseringsprosedyrer hos pasienter under kortikosteroidbehandling, spesielt ved høye doser, på grunn av mulig risiko for nevrologiske komplikasjoner og redusert antistoffrespons. Administrasjon av kortikosteroider kan redusere eller oppheve responsen på hudtester.
Bruk av SOLU-MEDROL ved aktiv tuberkulose bør begrenses til de tilfellene av fulminant eller spredt sykdom der kortikosteroidet brukes til behandling av sykdommen under et passende antituberkulært regime Hvis kortikosteroider administreres til pasienter med latent eller reagerende tuberkulose positiv for tuberkulin er nøye overvåking nødvendig ettersom en reaktivering av sykdommen kan forekomme, spesielt hos pasienter med nedsatt immunforsvar der muligheten for tuberkulosebehandling må vurderes. Muligheten for aktivering av andre latente infeksjoner bør også vurderes hos disse pasientene. Under langvarig behandling bør dekning av kjemoprofylakse etableres.
Tilfeller av Kaposis sarkom har forekommet hos pasienter behandlet med kortikosteroider. Avbrytelse av behandlingen kan føre til regresjon av sykdommen.
Virkninger på immunsystemet
Allergiske reaksjoner kan oppstå. Siden det har vært sjeldne tilfeller av hudreaksjoner og anafylaktiske / anafylaktoide reaksjoner hos pasienter som får kortikosteroidbehandling, bør passende forholdsregler tas før administrering, spesielt når pasienten tidligere har allergi mot legemidler.
Effekter på det endokrine systemet
Hos pasienter på kortikosteroidbehandling som opplever uvanlig stress, indikeres en økning i doseringen av hurtigvirkende kortikosteroider før, under og etter den stressende situasjonen.
Farmakologiske doser av kortikosteroider administrert over lengre perioder kan føre til undertrykkelse av hypothalamus-hypofysen adrenal system (HPA) (sekundær binyrebarkinsuffisiens). Graden og varigheten av sekundær binyrebarkinsuffisiens er variabel hos pasienter og avhenger av dose, hyppighet, tidspunkt for administrering og varighet av glukokortikoidbehandling Denne effekten kan minimeres med alternativ dagsterapi I tillegg kan brå seponering av glukokortikoidbehandling. glukokortikoider kan føre til akutt binyrebarkinsuffisiens med dødelig utgang.Narkotikaindusert sekundær binyrebarkinsuffisiens kan minimeres ved gradvis dosereduksjon. Denne typen relativ insuffisiens kan vedvare i flere måneder etter at behandlingen er avsluttet; derfor, hvis pasienten er utsatt for stressende tilstander i løpet av denne perioden, bør passende hormonbehandling brukes.
Et steroid "tilbaketrekningssyndrom" som tilsynelatende ikke er relatert til binyrebarkinsuffisiens, kan også oppstå etter brå seponering av glukokortikoider. Dette syndromet inkluderer symptomer som: anoreksi, kvalme, oppkast, slapphet, hodepine, feber, leddsmerter, skalering, myalgi, vekttap og / eller hypotensjon Disse effektene antas å skyldes den brå endringen i glukokortikoidkonsentrasjon i stedet for lave kortikosteroidnivåer.
Siden glukokortikoider kan forårsake eller forverre Cushings syndrom, bør administrering unngås hos pasienter med Cushings sykdom.
Hos pasienter med hypotyreose er effekten av kortikosteroider forbedret.
Metabolisme og ernæring
Kortikosteroider, inkludert metylprednisolon, kan øke blodsukkernivået, forverre eksisterende diabetes og disponere pasienter for langvarig kortikosteroidbehandling mot diabetes mellitus.
Psykiatriske lidelser
Kortikosteroider kan forårsake psykiatriske lidelser som: eufori, søvnløshet, humørsvingninger, personlighetsendringer, alvorlig depresjon opp til åpenbare psykotiske manifestasjoner.I tillegg kan eksisterende emosjonell ustabilitet eller psykotiske tendenser forverres av kortikosteroider som i dette tilfellet bare bør administreres i tilfeller av faktisk behov og under nøye overvåking.
Systemiske steroider kan forårsake potensielt alvorlige psykiatriske bivirkninger. Symptomer oppstår vanligvis i løpet av dager til uker etter behandlingsstart. De fleste reaksjonene avtar med dosereduksjon eller seponering, selv om det kan være nødvendig med spesifikke behandlinger. Psykologiske effekter har oppstått etter seponering av kortikosteroidbehandling, men frekvensen av disse effektene er ukjent.
Pasienter og familiemedlemmer bør søke lege hvis pasienten viser psykologiske symptomer, spesielt hvis det er mistanke om depresjon og selvmordstanker.
Pasienter og familiemedlemmer bør informeres om mulige psykiatriske lidelser som kan oppstå under eller umiddelbart etter nedtrapping av dosen eller etter seponering av steroider.
Virkninger på nervesystemet
Kortikosteroider bør brukes med forsiktighet hos pasienter med anfall. Kortikosteroider bør brukes med forsiktighet hos pasienter med myasthenia gravis (se også informasjon i avsnittet om muskuloskeletale systemer).
Selv om noen kontrollerte kliniske studier har vist effekten av kortikosteroider for å akselerere oppløsningen av akutte forverringer av multippel sklerose, har de ikke vist noen effekter av kortikosteroider på det endelige utfallet eller det naturlige forløpet av sykdommen. Imidlertid viser studiene behovet for relativt lave forhøyede kortikosteroider for å vise en signifikant effekt.
Alvorlige medisinske hendelser er rapportert i forbindelse med intratekale / epidurale administrasjonsmåter (se avsnitt Bivirkninger).
Tilfeller av epidural lipomatose er rapportert hos pasienter behandlet med kortikosteroider, vanligvis ved langvarig bruk ved høye doser.
Øyeeffekter
Videre bør disse legemidlene brukes med ekstrem forsiktighet hos pasienter med okulær herpes simplex på grunn av mulig perforering av hornhinnen. Langvarig bruk av kortikosteroider kan produsere posterior subkapsulær grå stær og nukleær katarakt (spesielt hos barn), eksoftalmos eller økt intraokulært trykk, noe som kan generere glaukom med mulig skade på synsnerven.
Hos pasienter behandlet med glukokortikoider kan sekundære sopp- eller virusinfeksjoner i øyet stabilisere seg.
Kortikosteroidbehandling har vært assosiert med sentral serøs korioretinopati som kan forårsake netthinneløsning.
Effekter på det kardiovaskulære systemet
Hvis høye doser og langvarige sykluser brukes, kan bivirkninger av glukokortikoider på det kardiovaskulære systemet, for eksempel dyslipidemi og hypertensjon, disponere pasienter med eksisterende kardiovaskulære risikofaktorer for ytterligere kardiovaskulære effekter.Derfor bør kortikosteroider brukes med vurdering ved slike pasienter og oppmerksomhet bør betales til risikomodifikasjon og om nødvendig til ytterligere hjerteovervåking. Lav dose og alternativ dagsterapi kan redusere forekomsten av komplikasjoner under kortikosteroidbehandling.
Det er rapporter om hjertearytmier og / eller sirkulasjonskollaps og / eller hjertestans etter raske høye intravenøse doser (større enn 500 mg) SOLU-MEDROL. Disse reaksjonene forekom hovedsakelig hos personer som hadde gjennomgått nyretransplantasjoner, og det ser ut til i noen tilfeller å skyldes administrasjonshastigheten, f.eks. når dosen administreres på mindre enn 10 minutter.
Bruk av SOLU-MEDROL i denne patologiske tilstanden er ikke blant indikasjonene som er oppført, men leger må informeres om dette.
Bradykardi er rapportert under eller etter administrering av høye doser metylprednisolonnatriumsuccinat som kan være relatert til infusjonshastigheten eller varigheten.
Systemiske kortikosteroider bør bare brukes med forsiktighet ved hjertesvikt hvis det er strengt nødvendig.
Effekter på mage -tarmsystemet
Det er ingen universell enighet om hvorvidt kortikosteroider er direkte ansvarlige for magesår som oppstår under behandlingen, men glukokortikoidbehandling kan maskere symptomene på magesår slik at blødning og perforering kan oppstå uten vesentlig smerte. I kombinasjon med NSAID øker risikoen for å utvikle magesår.
Steroider bør brukes med forsiktighet ved uspesifikk ulcerøs kolitt hvis det er fare for perforering; abscesser eller annen pyogen infeksjon; divertikulitt; nylig tarmanastomose; latent eller aktivt magesår.
Effekter på det hepatobiliære systemet
Høye doser av kortikosteroider kan gi akutt pankreatitt.
Effekter på muskuloskeletale systemet
Akutt myopati er observert ved bruk av høye doser av kortikosteroider, spesielt hos pasienter med nevromuskulære overføringsforstyrrelser (myasthenia gravis), eller hos pasienter som får samtidig behandling med antikolinerge legemidler, som nevromuskulære blokker (pancuronium). Denne myopati er generalisert. kan involvere øye- og åndedrettsmuskler som forårsaker tetraparese. Kreatinkinaseforhøyelse kan forekomme. Klinisk forbedring eller helbredelse etter seponering av kortikosteroider kan ta uker eller år.
Osteoporose er en vanlig, men ikke alltid anerkjent, bivirkning forbundet med langvarig bruk av høydose glukokortikoider.
Nyrer og urinveier
Kortikosteroider bør brukes med forsiktighet hos pasienter med nedsatt nyrefunksjon.
Laboratorietester
Middels eller høye doser av hydrokortison og kortison kan forårsake økt blodtrykk, vann- og saltretensjon og økt kaliumutskillelse. Slike effekter er mindre sannsynlig ved bruk av syntetiske derivater, bortsett fra når de brukes i høye doser. Et saltfattig kosthold og kaliumtilskudd kan være nødvendig. Alle kortikosteroider øker kalsiumutskillelsen.
Skade, forgiftning og prosedyrekomplikasjoner
Metylprednisolonnatriumsuccinat bør ikke brukes rutinemessig for behandling av traumatisk hjerneskade, som vist av resultatene fra en multisenterstudie. Resultatene av studien avslørte økt dødelighet i 2 uker eller 6 måneder etter skade hos pasienter som fikk methylprednisolon -natriumsuccinat sammenlignet med placebo. Det er ikke etablert en årsakssammenheng med methylprednisolon -natriumsuccinat.
Annen
Hos pasienter med hypothyroidisme eller levercirrhose kan responsen på kortikosteroider øke
Siden komplikasjonene ved behandling med glukokortikoider er avhengig av dose og varighet, må det i hvert enkelt tilfelle tas en avgjørelse om nytte / risiko-balanse angående dose og behandlingstid og om behandlingen skal være daglig eller periodisk.
For å kontrollere tilstanden under behandling, bør den lavest mulige dosen av kortikosteroider brukes, og om mulig bør nedtrappingen være gradvis.
Aspirin og ikke-steroide antiinflammatoriske legemidler bør brukes med forsiktighet i kombinasjon med kortikosteroider hos pasienter med hypoprotrombinemi.
En feokromocytomkrise, som kan være dødelig, er rapportert etter administrering av systemiske kortikosteroider. Hos pasienter med mistenkt eller identifisert feokromocytom, bør kortikosteroider bare administreres etter en "passende nytte / risiko -vurdering".
Bruk hos barn
Spesiell oppmerksomhet bør rettes mot kroppslig utvikling av spedbarn og barn som gjennomgår langvarig behandling med kortikosteroider. Veksthemming kan forekomme hos barn som mottar langvarig daglig behandling eller annen dag glukokortikoidbehandling, og bruk av et slikt regime bør begrenses til de mest presserende indikasjonene. Alternativ-dag-glukokortikoidbehandling unngår eller minimerer vanligvis denne sikkerhetsvirkningen.
Spedbarn og barn på langvarig kortikosteroidbehandling har særlig risiko for økt intrakranielt trykk. Høye doser av kortikosteroider kan produsere pankreatitt hos barn.
Bruk hos eldre
Forsiktighet tilrådes ved langvarig behandling med kortikosteroider hos eldre på grunn av en potensiell økt risiko for osteoporose, samt en økt risiko for væskeretensjon som resulterer i mulig hypertensjon.
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Solu-Medrol
Fortell legen din eller apoteket dersom du nylig har tatt andre legemidler, også reseptfrie.
Metylprednisolon er et substrat for enzymet cytokrom P450 (CYP) og metaboliseres hovedsakelig av CYP3A4 -enzymet. CYP3A4-enzymet er det dominerende enzymet for den mer utbredte CYP-underfamilien i den voksne menneskelige leveren. Dette katalyserer 6β-hydroksylering av steroider, et kritisk trinn i fase I-metabolisme for både syntetiske og endogene kortikosteroider. Mange andre stoffer er substrater for CYP3A4 hvorav noen (så vel som andre legemidler) har vist seg å endre glukokortikoidmetabolismen ved induksjon (oppregulering) eller inhibering av CYP3A4-enzymet.
CYP3A4 -hemmere: Legemidler som hemmer CYP3A4 -aktivitet reduserer generelt hepatisk clearance og øker plasmakonsentrasjonen av CYP3A4 -substratmedisiner, inkludert metylprednisolon. I nærvær av en CYP3A4 -hemmer kan det være nødvendig å titrere dosen av metylprednisolon for å unngå steroid toksisitet.
CYP3A4-indusere: Legemidler som induserer CYP3A4-aktivitet øker generelt hepatisk clearance, noe som resulterer i reduserte plasmakonsentrasjoner av CYP3A4-substratmedisiner, for eksempel metylprednisolon. Samtidig administrering kan kreve en økning i metylprednisolondose for å oppnå forventede effekter. CYP3A4-substrater: I nærvær av et annet CYP3A4-substrat, kan hepatisk clearance av metylprednisolon endres, noe som resulterer i behov for dosejustering.Bivirkninger forbundet med bruk av enkeltstoffet kan ha større sannsynlighet for å oppstå hvis legemidlene administreres samtidig.
Ikke-CYP3A4 avhengige meklingseffekter: Andre interaksjoner eller effekter som kan oppstå med metylprednisolon er beskrevet i tabell 1 nedenfor. Tabell 1 gir en liste og beskrivelse av de vanligste eller klinisk viktige interaksjonene og effektene som kan oppstå med metylprednisolon.
Tabell 1. Effekter og interaksjoner av legemidler og stoffer med metylprednisolon.
Samtidig inntak av troleandomycin, erytromycin eller ketokonazol kan øke effekten av stoffet.
Effekten av metylprednisolon kan også økes ved administrering av metotreksat. Videre kan metylprednisolon utløse myasteniske kriser i nærvær av antikolinesterasemedisiner (neostigmin, pyridostigmin).
Glukomineralokortikoide virkningen av metylprednisolon, og spesielt natriumretensjon og kaliumavfall, kan redusere effekten av eksisterende antihypertensiv behandling eller øke toksisiteten til diuretika eller digoksin. Også responsen på hypoglykemiske midler (eller insulin) reduseres i diabetespasienter.
Til slutt reduserer metylprednisolon den neuromuskulære effekten av pankuronium, kan avgjøre behovet for dosejustering hos personer som behandles med psykotrope legemidler (angstdempende og antipsykotika), øker responsen på sympatomimetiske midler (som salbutamol) og kan endre blodnivået av teofyllin.
Uforlikelighet
For å unngå kompatibilitets- og stabilitetsproblemer, anbefales det at metylprednisolon -natriumsuksinat administreres separat fra andre stoffer som administreres intravenøst. Legemidler som er fysisk uforenlige i oppløsning med metylprednisolonnatriumsuccinat inkluderer, men er ikke begrenset til: natriumallopurinol, doxapramhydroklorid, tigecyklin, diltiazemhydroklorid, men utover disse inkluderer også kalsiumglukonat, vecuroniumbromid, rokuroniumbromid, cisatrakuroplyrolid, besylat, . (se avsnitt BRUKSANVISNING - Inkompatibilitet)
Advarsler Det er viktig å vite at:
Fertilitet, graviditet og amming
Rådfør deg med lege eller apotek før du tar medisiner.
Fruktbarhet
Kortikosteroider har vist seg å redusere fruktbarheten i dyreforsøk.
Svangerskap
Studier på forsøksdyr har vist at kortikosteroider, gitt til mødre i høye doser, kan forårsake fostermisdannelser, hos mennesker har det ikke blitt utført tilstrekkelige reproduktive studier. Siden menneskelige studier ikke kan utelukke muligheten for skade, bør metylprednisolonnatriumsuccinat bare brukes under graviditet hvis det er strengt nødvendig. Noen kortikosteroider krysser lett morkaken. En retrospektiv studie fant en økt forekomst av lav fødselsvekt hos barn født av mødre som fikk kortikosteroider. Babyer født av mødre som ble behandlet med høye doser kortikosteroider under graviditet, bør overvåkes og tegn på binyreinsuffisiens vurderes, selv om nyfødt binyreinsuffisiens ser ut til å være sjelden hos spedbarn som har blitt utsatt for kortikosteroider i livmoren.
Tilfeller av grå stær har blitt observert hos spedbarn født av mødre som ble behandlet med langvarige kortikosteroider under graviditet. Benzylalkohol kan passere morkaken (se avsnitt Viktig informasjon om noen hjelpestoffer).
Det er ingen kjente effekter av kortikosteroider på fødsel og fødsel.
Foringstid
Kortikosteroider utskilles i morsmelk, derfor bør amming avbrytes under kortikosteroidbehandling. Kortikosteroider som finnes i morsmelk kan hemme veksten og forstyrre produksjonen av endogene glukokortikoider hos spedbarn. Fordi det ikke er tilstrekkelige reproduktivitetsstudier hos spedbarn. Bruk av glukokortikoider , bør dette stoffet bare gis til ammende mødre hvis fordelen av terapi oppveier den potensielle risikoen for spedbarnet.
Hos gravide og kvinner som ammer, må medisinen administreres i tilfeller av reelt behov under direkte tilsyn av legen.
Påvirker evnen til å kjøre bil og bruke maskiner
Effekten av kortikosteroider på evnen til å kjøre bil og bruke maskiner er ikke systematisk evaluert. Uønskede effekter, som svimmelhet, svimmelhet, synsforstyrrelser og tretthet, eufori eller stemningsforstyrrelser er mulige etter behandling med kortikosteroider.Hvis slike bivirkninger oppstår, bør pasienter ikke kjøre bil eller bruke maskiner.
Viktig informasjon om noen av hjelpestoffene
SOLU-MEDROL inneholder 9 mg / ml benzylalkohol. Denne medisinen bør ikke gis til premature babyer eller nyfødte. Det kan forårsake toksiske og allergiske reaksjoner hos barn opp til 3 år. På grunn av risikoen for dødelige toksiske reaksjoner som følge av eksponering for benzylalkohol i mengder større enn 90 mg / kg / dag, bør dette legemidlet ikke gis til barn opp til 3 år.
Premature babyer og de som er født undervektige kan ha større sannsynlighet for å utvikle toksisitet.
Konserveringsmiddelet med benzylalkohol har vært assosiert med alvorlige bivirkninger og død hos barn, inkludert nyfødte som er preget av depresjon i sentralnervesystemet, metabolsk acidose, hvesenhet, kardiovaskulær insuffisiens, hematologiske abnormiteter "gispsyndrom". Selv om normale terapeutiske doser av dette produktet vanligvis inneholder mengder benzylalkohol som er vesentlig mindre enn de som er rapportert i forbindelse med "gispsyndrom", er den minste mengden benzylalkohol som toksisitet kan oppstå ved ikke kjent. Når det gis i volumer. Forhøyet, hos personer med lever- eller nyreinsuffisiens, bør brukes med forsiktighet og helst til kortvarig behandling på grunn av risiko for akkumulering og toksisitet (metabolsk acidose). Bruk bare hvis det er strengt nødvendig, og hvis det ikke er andre mulige alternativer
SOLU-MEDROL 40 mg / ml og SOLU-MEDROL 125 mg / 2 ml inneholder mindre enn 1 mmol (23 mg) natrium per hetteglass, dvs. de er praktisk talt "natriumfrie"
SOLU-MEDROL 500 mg / 8 ml inneholder 2,43 mmol per natriumampull. Skal tas i betraktning hos personer med nedsatt nyrefunksjon eller som følger et lavt natriuminnhold.
SOLU-MEDROL 1000 mg / 16 ml inneholder 4,85 mmol per natriumampull. Skal tas i betraktning hos personer med nedsatt nyrefunksjon eller som følger et lavt natriuminnhold.
SOLU-MEDROL 2000 mg / 32 ml inneholder 9,70 mmol per natriumampull. Skal tas i betraktning hos personer med nedsatt nyrefunksjon eller som følger et lavt natriuminnhold.
For de som driver med sportsaktiviteter
For de som driver med sportsaktiviteter: bruk av stoffet uten terapeutisk nødvendighet utgjør doping og kan uansett fastslå positive antidopingtester.
Dosering og bruksmåte Slik bruker du Solu-Medrol: Dosering
Når høydose behandling er nødvendig, er den anbefalte dosen SOLU-MEDROL (metylprednisolon natriumsuccinat) 30 mg / kg administrert intravenøst over en periode på minst 30 minutter. Denne dosen kan gjentas hver 4-6 time i en periode på 48 timer. Startdosen bør administreres intravenøst over flere minutter. Generelt bør kortikosteroidbehandling med høy dose bare fortsettes til pasientens tilstand er stabilisert, vanligvis senest 48 til 72 timer. Selv om bivirkninger forbundet med kortvarig høydose kortikoidbehandling er sjelden, et "magesår" kan oppstå. Profylaktisk antisyrebehandling kan være indikert.
Når behandling er nødvendig gjennom administrering av intravenøse boluser av SOLU-MEDROL for patologiske tilstander ved forverring og / eller ikke lenger reagerer på standardterapi, for eksempel de som er oppført nedenfor, er anbefalte doser som følger:
- Multippel sklerose: 1 g / dag i.v. i 3 dager eller i 5 dager
- Edematøse tilstander (glomerulonefrit, lupus nefritt): 30 mg / kg i.v. annenhver dag eller 1 g / dag i.v. i 3, 5 eller 7 dager
Disse timene kan gjentas hvis det ikke merkes noen forbedring i løpet av uken etter avsluttet behandling, eller hvis pasientens tilstand tilsier det.
- Akutte ryggmargsskader:
Følgende doseringsplaner refererer kun til indikasjon på akutt ryggmargsskade.
For pasienter behandlet innen 3 timer etter traumer:
administrer 30 mg / kg metylprednisolonnatriumsuccinat som en venøs bolus i løpet av 15 minutter, etterfulgt av et intervall på 45 minutter og deretter en vedlikeholdsinfusjon på 5,4 mg / kg per time i de neste 23 timene. Et separat intravenøst sted bør brukes for infusjonspumpen.
For pasienter behandlet mellom 3 og 8 timer etter traumer:
administrer 30 mg / kg metylprednisolonnatriumsuccinat som en venøs bolus i løpet av 15 minutter, etterfulgt av et intervall på 45 minutter og deretter en vedlikeholdsinfusjon på 5,4 mg / kg per time i de neste 47 timene.
Behandlingen bør starte innen 8 timer etter at traumet skjedde.
- Palliativ terapi ved svært avansert kreft:
125 mg / dag i.v. i opptil 8 uker har de vist seg å forbedre smerter, kvalme / oppkast, anoreksi, asteni og angst betydelig.
- For å forhindre kvalme og oppkast forbundet med kreftbehandling mot kreft, anbefales følgende doseringsregimer:
Ved mild til moderat utslettende cellegift, administrer:
125-250 mg metylprednisolon-natriumsuksinat alene eller i kombinasjon med et klorert fenotiazin en "time før cellegiftbehandling, etterfulgt av en andre dose metylprednisolon-natriumsuccinat på tidspunktet for cellegift, og en siste dose metylprednisolon-natriumsuccinat som skal administreres før pasienten skrives ut for å sikre utvidet anti-emetisk dekning etter at pasienten har forlatt sykehuset
Ved sterkt utslippende cellegift, administrer:
250 mg metylprednisolon natriumsuksinat + 1-2,5 mg droperidol eller 1,5-2 mg / kg metoklopramid en "time før cellegift.
En annen dose metylprednisolon -natriumsuccinat gitt på tidspunktet for cellegift.
En siste dose metylprednisolon-natriumsuccinat skal administreres før pasienten skrives ut for å sikre langvarig anti-emetisk dekning etter at pasienten har forlatt sykehuset.
- Adjuvant behandling av alvorlig Pneumocystis jiroveci lungebetennelse hos pasienter med A.I.D.S.
0,5 mg / kg hver 6. time i en periode på 10 dager.
Administrasjon bør skje innen 24 timer etter at antimikrobiell behandling er startet.
I de andre indikasjonene kan startdosen variere fra 10 til 40 mg metylprednisolon avhengig av den kliniske tilstanden som skal behandles. Høyere doser kan være nødvendig for kortvarig behandling av akutte og alvorlige tilstander. Startdosen bør administreres intravenøst over flere minutter. Påfølgende doser kan administreres intravenøst eller intramuskulært med intervaller bestemt av pasientens respons og kliniske tilstand. Kortikosteroidbehandling er en adjuvant behandling og ikke en erstatning for konvensjonell terapi.
Dosen kan reduseres hos spedbarn og barn, men bør først og fremst bestemmes ut fra alvorlighetsgraden av tilstanden og pasientens respons fremfor alder og vekt. Det må ikke være mindre enn 0,5 mg / kg / dag. Dosen bør reduseres gradvis når legemidlet har blitt administrert over flere dager. Hvis det observeres en periode med spontan remisjon under behandlingen av en kronisk sykdom, må legemidlet seponeres (se avsnitt SPESIELLE ADVARSLER).
SOLU-MEDROL kan administreres ved intravenøs eller intramuskulær injeksjon eller ved drypp. For første akuttbehandling er den foretrukne administrasjonsmåten intravenøs.
Overdosering Hva du skal gjøre hvis du har tatt for mye Solu-Medrol
Det er ingen kortikosteroid overdosesyndrom. Ved akutt overdose kan det oppstå hjertearytmier og / eller kardiovaskulær kollaps. Tilfeller av akutt toksisitet og / eller død av overdosering av kortikosteroider er sjeldne. Det er ingen motgift mot overdosering av kortikosteroider, behandlingen er støttende og symptomatisk. Ved utilsiktet inntak av overdreven dose SOLU-MEDROL, må du varsle legen din umiddelbart eller gå til nærmeste sykehus.
HVIS DU ER I tvil om bruk av SOLU-MEDROL, KONTAKT Legen din eller apoteket.
Bivirkninger Hva er bivirkningene av Solu-Medrol
Som alle legemidler kan SOLU-MEDROL forårsake bivirkninger, men ikke alle får det.
Følgende bivirkninger er rapportert ved intratekal / epidural administrasjonsmåte: araknoiditt, funksjonell gastrointestinal lidelse / blære dysfunksjon, hodepine, meningitt, paraparesis / paraplegi, kramper, sensoriske forstyrrelser. Hyppigheten av disse bivirkningene er ukjent.
Utbruddet av bivirkninger er relatert til dosering og varighet av behandlingen, det er derfor nødvendig å nøye evaluere disse faktorene hos hver enkelt pasient.
Under kortikosteroidbehandling, spesielt hvis intens og langvarig, kan noen av følgende bivirkninger oppstå:
* ikke MedDRA PT
Overholdelse av instruksjonene i pakningsvedlegget reduserer risikoen for bivirkninger.
Rapportering av bivirkninger
Rådfør deg med lege eller apotek dersom du får bivirkninger, inkludert mulige bivirkninger som ikke er nevnt i dette pakningsvedlegget. Uønskede effekter kan også rapporteres direkte gjennom det nasjonale rapporteringssystemet på "https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse". Ved å rapportere bivirkninger kan du hjelpe til med å gi mer informasjon om sikkerheten til dette legemidlet.
Utløp og oppbevaring
Utløpsdato: se utløpsdatoen som er trykt på pakken. Utløpsdatoen refererer til produktet i intakt emballasje, riktig lagret.
Advarsel: ikke bruk medisinen etter utløpsdatoen som er angitt på pakningen.
Advarsler: Etter oppløsning må SOLU-MEDROL brukes innen 48 timer.
Medisiner bør ikke kastes i avløpsvann eller husholdningsavfall. Spør apoteket om hvordan du skal kaste medisiner du ikke bruker lenger. Dette vil bidra til å beskytte miljøet.
Hold denne medisinen utilgjengelig for barn.
SAMMENSETNING
SOLU-MEDROL 40 mg / ml pulver og væske til injeksjonsvæske, oppløsning:
Hver 1 ml dobbeltkammerflaske inneholder: metylprednisolonnatriumsuccinat 53,03 mg (tilsvarer 40 mg metylprednisolon).
Hjelpestoffer:
Pulver: laktosemonohydrat, natriumbisfosfat, natriumfosfat, løsningsmiddel: benzylalkohol, vann til injeksjonsvæsker.
SOLU-MEDROL 125 mg / 2 ml pulver og væske til injeksjonsvæske, oppløsning:
Hver 2 ml flaske med to kammer inneholder: metylprednisolonnatriumsuccinat 165,72 mg (tilsvarer 125 mg metylprednisolon).
Hjelpestoffer:
Pulver: natriumbisfosfat, natriumfosfat, benzylalkohol Løsningsmiddel: vann til injeksjonsvæsker.
SOLU-MEDROL 500 mg / 8 ml pulver og væske til injeksjonsvæske, oppløsning:
Hver 8 ml flaske inneholder: metylprednisolonnatriumsuccinat 662,88 mg (tilsvarer 500 mg metylprednisolon).
Hjelpestoffer:
Pulver: natriumbisfosfat, natriumfosfat, løsningsmiddel: benzylalkohol, vann til injeksjonsvæsker.
SOLU-MEDROL 1000 mg / 16 ml pulver og væske til injeksjonsvæske, oppløsning:
Hver 16 ml flaske inneholder: metylprednisolonnatriumsuccinat 1325,77 mg (tilsvarer 1000 mg metylprednisolon).
Hjelpestoffer:
Pulver: natriumbisfosfat, natriumfosfat Løsningsmiddel: benzylalkohol, vann til injeksjonsvæsker.
SOLU-MEDROL 2000 mg / 32 ml pulver og væske til injeksjonsvæske, oppløsning:
Hver flaske på 32 ml inneholder: metylprednisolonnatriumsuccinat 2651,5 mg (tilsvarer 2000 mg metylprednisolon).
Hjelpestoffer: Pulver: natriumbisfosfat, natriumfosfat Løsningsmiddel: benzylalkohol, vann til injeksjonsvæsker.
LEGEMIDDELFORM OG INNHOLD
Pulver og væske til injeksjonsvæske, oppløsning.
1 flaske med dobbelt kammer på 40 mg / ml
1 flaske med dobbelt kammer på 125 mg / 2 ml
1 flaske med 500 mg / 8 ml
1 flaske med 1000 mg / 16 ml
1 flaske 2000 mg / 32 ml
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
SOLU-MEDROL, PULVER OG OPPLØSNING FOR INNJEKSJONSLØSNING
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
For fullstendig liste over hjelpestoffer, se pkt.6.1.
03.0 LEGEMIDDELFORM
Pulver og væske til injeksjonsvæske, oppløsning.
INTRAMUSKULÆR OG INTRAMUSKULÆR BRUK.
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
1. Endokrine lidelser
Akutt binyrebarkinsuffisiens (hydrokortison eller kortison er de valgte stoffene: tilsetning av mineralokortikoider kan være nødvendig, spesielt når syntetiske analoger brukes).
2. Kollagensykdommer
Under en forverring eller som vedlikeholdsterapi i spesielle tilfeller av systemisk lupus erythematosus.
3. Dermatologiske endringer
til. pemphigus
b. alvorlig erythema multiforme (Stevens-Johnson syndrom)
c. eksfoliativ dermatitt
4. Allergiske tilstander
Kontroll av alvorlige eller invalidiserende allergiske tilstander som ikke reagerer på tradisjonell terapi, i tilfelle:
til. bronkitt astma
b. kontakteksem
c. serum sykdom
d. overfølsomhetsreaksjoner for legemidler
Og. angioneurotisk ødem, urtikaria, anafylaktisk sjokk (i tillegg til adrenalin)
5. Mage -tarmsykdommer
Ulcerøs kolitt (systemisk terapi eller som retentiv eller dryppklyster for å hjelpe pasienten til å overvinne en spesielt kritisk fase av sykdommen), segmentell ileitt.
6. Edematøse tilstander
Å indusere diurese eller remisjon av proteinuri ved nefrotisk syndrom uten uremi eller idiopatisk type eller på grunn av systemisk lupus erythematosus.
7. Sentralnervesystemet
Hjerneødem fra primær eller metastatisk svulst og / eller assosiert med kirurgisk eller strålebehandling, forverring av multippel sklerose, akutt ryggmargsskade. Behandlingen bør starte innen 8 timer etter at traumet skjedde.
8. Neoplastiske følelser
Palliativ behandling av: leukemi og lymfomer hos voksne, akutt barndomsleukemi.
Palliativ terapi av svært avanserte svulster.
SOLU-MEDROL kan også brukes under følgende forhold:
til. Generalisert nevrodermatitt
b. Akutt revmatisk feber
c. Alvorlig sjokk: hemoragisk, traumatisk, kirurgisk
Ved alvorlig sjokk kan bruk av intravenøs SOLU-MEDROL hjelpe til med å gjenopprette den hemodynamiske situasjonen. Kortikosteroidbehandling bør ikke betraktes som en erstatning for standardmetoder for å bekjempe sjokk, men nyere erfaringer indikerer at samtidig bruk av massive doser kortikosteroider, sammen med andre terapeutiske tiltak kan øke overlevelsesraten.
d. Esophageal brenner
Ved esofagusforbrenning på grunn av inntak av etsende midler, har kortikosteroidbehandling redusert forekomsten av vedheft og sykelighet. Kortikosteroider må gis innen 48 timer etter brenningen. Et hurtigvirkende steroid som SOLU -MEDROL kan gis sammen med væske og antibiotika som en første behandling.
Etter esofagoskopi kan legemiddeladministrasjonen stoppes hos pasienter som ikke har brannskader. Behandling av pasienter med spiserørskade bør fortsette med DEPO-MEDROL (metylprednisolonacetat) eller MEDROL-tabletter (metylprednisolonacetat), hvis det tolereres, pluss antibiotika og drenering.
Og. Forebygging av kvalme og oppkast forbundet med kreftbehandling mot kreft
f. Adjuvant behandling ved alvorlige lungesykdommer i Pneumocystis carinii hos personer som er berørt av A.I.D.S.
Administrasjon bør utføres innen 24 timer etter at antimikrobiell behandling er startet.
04.2 Dosering og administrasjonsmåte
Når høydose behandling er nødvendig, er den anbefalte dosen SOLU-MEDROL (metylprednisolon natriumsuccinat) 30 mg / kg administrert intravenøst over en periode på minst 30 minutter. Denne dosen kan gjentas hver 4-6 time i en periode på 48 timer. Startdosen bør administreres intravenøst over flere minutter. Generelt bør kortikosteroidbehandling med høy dose bare fortsettes til pasientens tilstand er stabilisert, vanligvis senest 48 til 72 timer. Selv om bivirkninger forbundet med kortvarig høydose kortikoidbehandling er sjelden, et "magesår" kan oppstå. Profylaktisk antisyrebehandling kan være indikert.
Når behandling er nødvendig gjennom administrering av intravenøse boluser av SOLU-MEDROL for patologiske tilstander ved forverring og / eller ikke lenger reagerer på standardterapi, for eksempel de som er oppført nedenfor, er anbefalte doser som følger:
Multippel sklerose: 1 g / dag i.v. i 3 dager eller i 5 dager.
Edematøse tilstander (glomerulonefrit, lupus nefritt): 30 mg / kg i.v. annenhver dag eller 1 g / dag i.v. i 3, 5 eller 7 dager
Disse timene kan gjentas hvis det ikke merkes noen forbedring i løpet av uken etter avsluttet behandling, eller hvis pasientens tilstand tilsier det.
Akutt ryggmargsskade
Følgende doseringsplaner refererer kun til indikasjon på akutt ryggmargsskade.
For pasienter behandlet innen 3 timer etter traumer: administrer 30 mg / kg metylprednisolonnatriumsuccinat som en venøs bolus i løpet av 15 minutter, etterfulgt av et intervall på 45 minutter og deretter en vedlikeholdsinfusjon på 5,4 mg / kg per time i de neste 23 timene.
For pasienter behandlet mellom 3 og 8 timer etter traumer: administrer 30 mg / kg metylprednisolonnatriumsuccinat som en venøs bolus i løpet av 15 minutter, etterfulgt av et intervall på 45 minutter og deretter en vedlikeholdsinfusjon på 5,4 mg / kg per time i de neste 47 timene.
Et separat intravenøst sted bør brukes for infusjonspumpen.
Behandlingen bør starte innen 8 timer etter at traumet skjedde.
Palliativ terapi ved svært avansert kreft: 125 mg / dag i.v. opptil 8 uker har vist seg å forbedre smerte, kvalme / oppkast, anoreksi, asteni og angst betydelig.
For å forhindre kvalme og oppkast forbundet med kreftbehandling mot kreft, anbefales følgende doseringsregimer:
• ved mild til moderat emetisk kjemoterapi, administrer:
125-250 mg metylprednisolon-natriumsuksinat alene eller i kombinasjon med et klorert fenotiazin en "time før cellegiftbehandling, etterfulgt av en andre dose metylprednisolon-natriumsuccinat på tidspunktet for cellegift, og en siste dose metylprednisolon-natriumsuccinat som skal administreres før pasienten skrives ut for å sikre utvidet anti-emetisk dekning etter at pasienten har forlatt sykehuset
• ved sterkt utslippsgivende cellegift, administrer:
250 mg metylprednisolon natriumsuksinat + 1-2,5 mg droperidol eller 1,5-2 mg / kg metoklopramid en "time før cellegift.
En annen dose metylprednisolon -natriumsuccinat gitt på tidspunktet for cellegift.
En siste dose metylprednisolon-natriumsuccinat skal administreres før pasienten skrives ut for å sikre langvarig anti-emetisk dekning etter at pasienten har forlatt sykehuset.
Adjuvant behandling av alvorlig Pneumocystis carinii lungebetennelse hos pasienter med A.I.D.S.: 0,5 mg / kg hver 6. time i en periode på 10 dager.
Administrasjon bør skje innen 24 timer etter at antimikrobiell behandling er startet.
I de andre indikasjonene kan startdosen variere fra 10 til 40 mg metylprednisolon avhengig av den kliniske tilstanden som skal behandles. Høyere doser kan være nødvendig for kortvarig behandling av akutte og alvorlige tilstander. Startdosen bør administreres intravenøst over flere minutter. Påfølgende doser kan administreres intravenøst eller intramuskulært med intervaller bestemt av pasientens respons og kliniske tilstand. Kortikosteroidbehandling er adjuvans og ikke en erstatning for konvensjonell behandling.
Dosen kan reduseres hos spedbarn og barn, men bør først og fremst bestemmes ut fra alvorlighetsgraden av tilstanden og pasientens respons, i stedet for hans alder og vekt. Det bør ikke være mindre enn 0,5 mg / kg / dag. Dosen bør reduseres gradvis når legemidlet har blitt administrert over flere dager. Hvis det observeres en periode med spontan remisjon under behandlingen av en kronisk sykdom, bør legemidlet seponeres.
SOLU-MEDROL kan administreres ved intravenøs eller intramuskulær injeksjon eller ved drypp. For første akuttbehandling er den foretrukne administrasjonsmåten intravenøs (se pkt. 6.6 "Spesielle forholdsregler for destruksjon og håndtering").
04.3 Kontraindikasjoner
Overfølsomhet overfor virkestoffet eller overfor noen av hjelpestoffene listet opp i pkt.6.1.
Solu-medrol er kontraindisert:
• hos pasienter med systemiske soppinfeksjoner.
• når det brukes til intratekal administrasjon.
Administrering av levende, levende svekkede vaksiner er kontraindisert hos pasienter som får immunsuppressive doser av kortikosteroider.
04.4 Spesielle advarsler og passende forholdsregler for bruk
Siden utbruddet av bivirkninger er relatert til dosering og behandlingstid, er det nødvendig å vurdere disse faktorene nøye hos hver enkelt pasient.I løpet av behandlingen foreslås det å gradvis redusere dosen for å finne den laveste dosen.
Immunsuppressive effekter / Økt mottakelighet for infeksjoner
Kortikosteroider kan øke mottakeligheten for infeksjoner, kan maskere noen tegn på infeksjon, og interkurrente infeksjoner kan oppstå under bruk; vurdere muligheten for å sette i gang tilstrekkelig antibiotikabehandling.
Redusert motstand og manglende evne til å lokalisere infeksjon kan oppstå under behandling med kortikosteroider Infeksjoner forårsaket av virus, bakterier, sopp, protozoer og helminthiske organismer i hele kroppen kan være assosiert med bruk av kortikosteroider alene eller i kombinasjon. Til andre immunsuppressive midler som påvirker cellulær, humoral immunitet og nøytrofil funksjon. Disse infeksjonene kan være milde, men også alvorlige og i noen tilfeller dødelige. Økende kortikosteroiddoser øker forekomsten av infeksjoner.
Personer som behandles med immunsuppressive legemidler er mer utsatt for infeksjoner enn friske individer. Vannkopper og meslinger, for eksempel, kan ha et mer alvorlig eller til og med dødelig forløp hos ikke-immuniserte barn eller voksne som gjennomgår kortikosteroidbehandling.
Kortikosteroider bør brukes med forsiktighet hos pasienter med kjente eller mistenkte parasittiske infeksjoner som Strongyloidiasis (rundorminfeksjon). Hos disse pasientene kan kortikosteroid-indusert immunsuppresjon føre til hyperylinfeksjon av sterkyloidiasis og utbredt spredning av larvestyring, ofte ledsaget av alvorlig enterokolitt og potensielt dødelig gramnegativ septikemi.
Kortikosteroidenes rolle i septisk sjokk er kontroversiell; innledende studier rapporterte både skadevirkninger og fordeler. Bruk av kortikosteroider har nylig blitt foreslått å være til fordel for pasienter med septisk sjokk som har binyrebarkinsuffisiens.
Rutinemessig bruk av kortikosteroider ved septisk sjokk anbefales ikke, og systematiske litteraturgjennomganger støtter ikke bruk ved høye doser i korte perioder.
Metaanalyser og publikasjoner antyder imidlertid at langvarig bruk (5-11 dager) av lavdose kortikosteroider kan redusere dødeligheten.
Administrering av levende eller svekkede vaksiner er kontraindisert hos pasienter som får immunsuppressive doser av kortikosteroider. Døde eller inaktive vaksiner kan gis til pasienter som får immunsuppressive doser av kortikosteroider, selv om responsen på disse vaksinene kan bli redusert. Spesielle immuniseringsprosedyrer kan utføres hos pasienter som får ikke-immunsuppressive doser av kortikosteroider. Administrasjon av kortikosteroider kan redusere eller oppheve responsen på hudtester. Pasienter bør ikke vaksineres mot kopper under behandling med kortikosteroider.
Ikke utfør andre immuniseringsprosedyrer hos pasienter under kortikosteroidbehandling, spesielt ved høye doser, på grunn av mulig risiko for nevrologiske komplikasjoner og redusert antistoffrespons. Bruken av SOLU-MEDROL ved aktiv tuberkulose bør begrenses til tilfeller av fulminant eller spredt sykdom der kortikosteroidet brukes til behandling av sykdommen under et passende antituberkulært regime.
Hvis kortikosteroider administreres til pasienter med latent tuberkulose eller med en positiv respons på tuberkulin, er det nødvendig med nøye overvåking da en reaktivering av sykdommen kan forekomme, spesielt hos immunsupprimerte pasienter der hensiktsmessigheten av antituberkuløs terapi må vurderes. Hos disse pasientene må muligheten aktivering av andre latente infeksjoner bør også vurderes. Kemoprofylaktisk dekning bør etableres under langvarig behandling.
Tilfeller av Kaposis sarkom har forekommet hos pasienter behandlet med kortikosteroider. Avbrytelse av behandlingen kan føre til tilbakegang av sykdommen.
Blod og lymfesystem
Aspirin og ikke-steroide antiinflammatoriske midler bør brukes med forsiktighet i kombinasjon med kortikosteroider hos pasienter med hypoprotrombinemi.
Virkninger på immunsystemet
Allergiske reaksjoner kan oppstå. Siden det har vært sjeldne tilfeller av hudreaksjoner og anafylaktiske / anafylaktoide reaksjoner hos pasienter som får kortikosteroidbehandling, bør passende forholdsregler tas før administrering, spesielt når pasienten tidligere har vært allergisk mot legemidler.
Effekter på det endokrine systemet
Legemiddeldoser av kortikosteroider administrert over lengre perioder kan føre til undertrykkelse av hypothalamus-hypofyse-adrenal (HPA) system (sekundær binyrebarkinsuffisiens). Graden og varigheten av sekundær binyrebarkinsuffisiens er variabel hos pasienter og avhenger av dose, hyppighet, tidspunkt for administrering og varighet av glukokortikoidbehandling Denne effekten kan minimeres med alternativ dagsterapi I tillegg kan brå seponering av glukokortikoidbehandling. glukokortikoider kan føre til akutt binyrebarkinsuffisiens med dødelig utgang.Narkotikaindusert sekundær binyrebarkinsuffisiens kan minimeres ved gradvis dosereduksjon. Denne typen relativ insuffisiens kan vedvare i flere måneder etter at behandlingen er avsluttet; derfor, hvis pasienten er utsatt for stressende tilstander i løpet av denne perioden, bør passende hormonbehandling brukes. Siden mineralokortikoid sekresjon kan endres, administreres i kombinasjon. Salter og / eller legemidler med mineralokortikoid aktivitet.
Hos pasienter på kortikosteroidbehandling som opplever uvanlig stress, indikeres en økning i doseringen av hurtigvirkende kortikosteroider før, under og etter den stressende situasjonen.
Et steroid "tilbaketrekningssyndrom" som tilsynelatende ikke er relatert til binyrebarkinsuffisiens, kan også oppstå etter brå seponering av glukokortikoider. Dette syndromet inkluderer symptomer som: anoreksi, kvalme, oppkast, slapphet, hodepine, feber, leddsmerter, skalering, myalgi, vekttap og / eller hypotensjon Disse effektene antas å skyldes den brå endringen i glukokortikoidkonsentrasjon i stedet for lave kortikosteroidnivåer.
Siden glukokortikoider kan forårsake eller forverre Cushings syndrom, bør administrering unngås hos pasienter med Cushings sykdom.
Hos pasienter med hypotyreose er effekten av kortikosteroider forbedret.
Metabolisme og ernæring
Kortikosteroider, inkludert metylprednisolon, kan øke blodsukkernivået, forverre eksisterende diabetes og disponere pasienter for langvarig kortikosteroidbehandling mot diabetes mellitus.
Psykiatriske lidelser
Kortikosteroider kan forårsake psykiatriske lidelser som: eufori, søvnløshet, humørsvingninger, personlighetsendringer, alvorlig depresjon opp til åpenbare psykotiske manifestasjoner.I tillegg kan eksisterende emosjonell ustabilitet eller psykotiske tendenser forverres av kortikosteroider som i dette tilfellet bare bør administreres i tilfeller av faktisk behov og under nøye overvåking.
Systemiske steroider kan forårsake potensielt alvorlige psykiatriske bivirkninger. Symptomer oppstår vanligvis i løpet av dager til uker etter behandlingsstart. De fleste reaksjonene går tilbake med dosereduksjon eller seponering, selv om det kan være nødvendig med spesifikke behandlinger. Psykologiske effekter har oppstått etter seponering av kortikosteroidbehandling, men frekvensen av disse effektene er ukjent.
Pasienter og familiemedlemmer bør søke lege hvis pasienten viser psykologiske symptomer, spesielt hvis det er mistanke om depresjon og selvmordstanker. Pasienter og familiemedlemmer bør informeres om mulige psykiatriske lidelser som kan oppstå under eller umiddelbart etter nedtrapping av dosen eller etter seponering av steroider.
Virkninger på nervesystemet
Kortikosteroider bør brukes med forsiktighet hos pasienter med anfall. Kortikosteroider bør brukes med forsiktighet hos pasienter med myasthenia gravis (se også informasjon i avsnittet om muskuloskeletale systemer).
Øyeeffekter
Videre bør disse legemidlene brukes med ekstrem forsiktighet hos pasienter med okulær herpes simplex på grunn av mulig perforering av hornhinnen.
Langvarig bruk av kortikosteroider kan produsere posterior subkapsulær grå stær og nukleær katarakt (spesielt hos barn), eksoftalmos eller økt intraokulært trykk, noe som kan generere glaukom med mulig skade på synsnerven.
Hos pasienter behandlet med glukokortikoider kan sekundære sopp- eller virusinfeksjoner i øyet stabilisere seg.
Effekter på det kardiovaskulære systemet
Hvis høye doser og langvarige sykluser brukes, kan uønskede glukokortikoidhendelser på det kardiovaskulære systemet, for eksempel dyslipidemi og hypertensjon, disponere pasienter med eksisterende kardiovaskulære risikofaktorer for ytterligere kardiovaskulære effekter. Følgelig bør kortikosteroider brukes. Brukes fornuftig hos slike pasienter og oppmerksomhet bør rettes mot risikomodifikasjon og, om nødvendig, ytterligere hjerteovervåking. Lave doser og alternativ dagterapi kan redusere forekomsten av komplikasjoner under kortikosteroidbehandling.
Det er rapporter om hjertearytmier og / eller sirkulasjonskollaps og / eller hjertestans etter raske høye intravenøse doser (større enn 500 mg) SOLU-MEDROL. Disse reaksjonene forekom hovedsakelig hos personer som hadde gjennomgått nyretransplantasjoner, og det ser ut til i noen tilfeller å skyldes administrasjonshastigheten, f.eks. når dosen administreres på mindre enn 10 minutter.
Bruk av SOLU-MEDROL i denne patologiske tilstanden er ikke blant indikasjonene som er oppført, men leger må informeres om dette.
Bradykardi er rapportert under eller etter administrering av høye doser metylprednisolonnatriumsuccinat som kan være relatert til infusjonshastigheten eller varigheten.Systemiske kortikosteroider bør brukes med forsiktighet ved kongestiv hjertesvikt, bare hvis det er strengt nødvendig.
Effekter på mage -tarmsystemet
Det er ingen felles enighet om at kortikosteroider er direkte ansvarlige for magesår som oppstår under behandlingen; Imidlertid kan glukokortikoidbehandling maskere symptomene på magesår, slik at blødning og perforering kan oppstå uten vesentlig smerte.
Steroider bør brukes med forsiktighet ved uspesifikk ulcerøs kolitt hvis det er fare for perforering; av abscesser eller annen pyogen infeksjon; divertikulitt; nylig tarmanastomose; latent eller aktivt magesår.
Effekter på det hepatobiliære systemet
Høye doser av kortikosteroider kan gi akutt pankreatitt.
Effekter på muskuloskeletale systemet
Akutt myopati er observert ved bruk av høye doser av kortikosteroider, spesielt hos pasienter med nevromuskulære overføringsforstyrrelser (myasthenia gravis), eller hos pasienter som får samtidig behandling med antikolinerge legemidler, som nevromuskulære blokker (pancuronium). Denne myopati er generalisert. kan involvere øye- og åndedrettsmuskler som forårsaker tetraparese. Kreatinkinaseforhøyelse kan forekomme. Klinisk forbedring eller helbredelse etter seponering av kortikosteroider kan ta uker eller år.
Osteoporose er en vanlig, men ikke alltid anerkjent, bivirkning forbundet med langvarig bruk av høydose glukokortikoider.
Nyrer og urinveier
Kortikosteroider bør brukes med forsiktighet hos pasienter med nedsatt nyrefunksjon.
Laboratorietester
Middels eller høye doser av hydrokortison og kortison kan forårsake økt blodtrykk, vann- og saltretensjon og økt kaliumutskillelse. Slike effekter er mindre sannsynlig ved bruk av syntetiske derivater, bortsett fra når de brukes i høye doser. Et saltfattig kosthold og kaliumtilskudd kan være nødvendig. Alle kortikosteroider øker kalsiumutskillelsen.
Skade, forgiftning og prosedyrekomplikasjoner
Methylprednisolon sodium succinate bør ikke brukes rutinemessig for behandling av hodeskader, som vist av resultatene fra en multisenterstudie. Studieresultatene avslørte økt dødelighet i 2 uker eller 6 måneder etter skade hos pasienter som fikk methylprednisolon -natriumsuccinat sammenlignet med placebo. Det er ikke etablert en årsakssammenheng med behandling med methylprednisolon -natriumsuccinat.
Andre bivirkninger
Forsiktighet tilrådes ved langvarig behandling med kortikosteroider hos eldre på grunn av en potensiell økt risiko for osteoporose, samt en økt risiko for væskeretensjon som resulterer i mulig hypertensjon. Hos pasienter med hypothyroidisme eller levercirrhose kan responsen på kortikosteroider øke. Siden komplikasjonene ved behandling med glukokortikoider er avhengig av dose og varighet, må det tas et valg om nytte / risiko-forhold for dose og behandlingstid og bruk av daglig eller intermitterende behandling i hvert enkelt tilfelle.
Den lavest mulige dosen av kortikosteroider bør brukes for å kontrollere behandlingstilstanden, og når det er mulig, bør dosen reduseres gradvis.
Bruk hos barn
Spesiell oppmerksomhet bør rettes mot kroppslig utvikling av spedbarn og barn som gjennomgår langvarig behandling med kortikosteroider. Veksthemming kan forekomme hos barn som mottar langvarig daglig behandling eller annen dag glukokortikoidbehandling, og bruk av et slikt regime bør begrenses til de mest presserende indikasjonene. Alternativ dag-glukokortikoidbehandling unngår eller minimerer vanligvis denne bivirkningen Spedbarn og barn på Langvarig kortikosteroidbehandling er spesielt utsatt for økt intrakranielt trykk.
Høye doser av kortikosteroider kan produsere pankreatitt hos barn.
Hos gravide og tidlig i barndommen må produktet administreres i tilfeller av reelt behov under direkte tilsyn av legen.
Viktig informasjon om noen av hjelpestoffene
SOLU-MEDROL inneholder 9 mg / ml benzylalkohol. Denne medisinen bør ikke gis til premature babyer eller nyfødte. Det kan forårsake toksiske og anafylaktiske reaksjoner hos barn opp til 3 år.
En "assosiasjon" av benzylalkohol med dødelig "Gasping Syndrome" er rapportert hos premature spedbarn. På grunn av tilstedeværelsen av benzylalkohol, bør ikke produktet administreres til premature babyer eller nyfødte. På grunn av risikoen for dødelige toksiske reaksjoner som følge av eksponering for benzylalkohol i mengder større enn 90 mg / kg / dag, bør dette legemidlet ikke gis til barn opp til 3 år.
SOLU-MEDROL 40 mg og SOLU-MEDROL 125 mg inneholder mindre enn 1 mmol (23 mg) natrium per hetteglass, dvs. det er i hovedsak "natriumfritt".
SOLU-MEDROL 500 mg inneholder 2,43 mmol per natriumampull. Skal tas i betraktning hos personer med nedsatt nyrefunksjon eller som følger et lavt natriuminnhold.
SOLU-MEDROL 1000 mg inneholder 4,85 mmol per natriumampull. Skal tas i betraktning hos personer med nedsatt nyrefunksjon eller som følger et lavt natriuminnhold.
SOLU-MEDROL 2000 mg inneholder 9,70 mmol per natriumampull. Skal tas i betraktning hos personer med nedsatt nyrefunksjon eller som følger et lavt natriuminnhold.
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
Metylprednisolon er et substrat for enzymet cytokrom P450 (CYP) og metaboliseres hovedsakelig av CYP3A4 -enzymet. CYP3A4-enzymet er det dominerende enzymet for den mer utbredte CYP-underfamilien i den voksne menneskelige leveren. Dette katalyserer 6β-hydroksylering av steroider, et kritisk trinn i fase I-metabolisme for både syntetiske og endogene kortikosteroider. Mange andre stoffer er substrater for CYP3A4 hvorav noen (så vel som andre legemidler) har vist seg å endre glukokortikoidmetabolismen ved induksjon (oppregulering) eller inhibering av CYP3A4-enzymet.
CYP3A4 -hemmere
Legemidler som hemmer CYP3A4 -aktivitet reduserer generelt hepatisk clearance og øker plasmakonsentrasjonen av CYP3A4 -substratmedisiner, inkludert metylprednisolon.I nærvær av en CYP3A4 -hemmer kan det hende at dosen av metylprednisolon må titreres for å unngå steroid toksisitet.
CYP3A4 -indusere
Legemidler som induserer CYP3A4-aktivitet øker generelt hepatisk clearance, noe som resulterer i en reduksjon i plasmakonsentrasjonen av CYP3A4-substratmedisiner. Samtidig administrering kan kreve en økning i dosen metylprednisolon for å oppnå de forventede effektene.
CYP3A4 underlag
I nærvær av et annet CYP3A4 -substrat kan hepatisk clearance av metylprednisolon inhiberes eller induseres, noe som resulterer i behovet for dosejustering. Det er mulig at bivirkningene forbundet med bruk av enkeltstoffet er mer sannsynlig å oppstå hvis legemidlene administreres samtidig.
Ikke-CYP3A4 avhengige meklingseffekter: Andre interaksjoner eller effekter som kan oppstå med metylprednisolon er beskrevet i tabell 1 nedenfor.
Tabell 1 gir en liste og beskrivelse av de vanligste eller klinisk viktige interaksjonene og effektene som kan oppstå med metylprednisolon.
Tabell 1. Effekter og interaksjoner av legemidler og stoffer med metylprednisolon
Samtidig inntak av troleandomycin, erytromycin eller ketokonazol kan øke effekten av stoffet.
Effekten av metylprednisolon kan også forsterkes ved administrering av metotreksat.
Videre kan metylprednisolon utløse myastheniske kriser i nærvær av antikolinesterasemedisiner (neostigmin, pyridostigmin).
Glukomineralokortikoide virkningen av metylprednisolon, og spesielt natriumretensjon og kaliumavfall, kan redusere effekten av eksisterende antihypertensiv behandling eller øke toksisiteten til diuretika eller digoksin. Også responsen på hypoglykemiske midler (eller insulin) reduseres i diabetespasienter.
Ved å redusere immunresponsen kan metylprednisolon øke uønskede effekter av levende vaksiner, noe som fører til utvikling av sykdommer på grunn av viral spredning.
Antistoffresponsen mot drepte vaksiner kan derimot reduseres.
Til slutt reduserer metylprednisolon den neuromuskulære effekten av pankuronium, kan avgjøre behovet for dosejustering hos personer som behandles med psykotrope legemidler (angstdempende og antipsykotika), øker responsen på sympatomimetiske midler (som salbutamol) og kan endre blodnivået av teofyllin.
Uforlikelighet
For å unngå kompatibilitets- og stabilitetsproblemer, anbefales det at metylprednisolon -natriumsuksinat administreres separat fra andre stoffer som administreres intravenøst. Legemidler som er fysisk uforenlige i oppløsning med metylprednisolonnatriumsuccinat inkluderer natriumallopurinol, doxapramhydroklorid, tigecyklin, diltiazemhydroklorid, men utover disse inkluderer også kalsiumglukonat, vecuroniumbromid, rocuroniumbromid, cisatracuriumbesylat, glykopyrrolat (se avsnitt 6.2).
04.6 Graviditet og amming
Fruktbarhet
Det er ingen bevis for at kortikosteroider reduserer fruktbarheten.
Svangerskap
Studier på forsøksdyr har vist at kortikosteroider, gitt til mødre i høye doser, kan forårsake fostermisdannelser. Kortikosteroider ser imidlertid ikke ut til å forårsake medfødte misdannelser når de administreres til gravide, men siden menneskelige studier ikke kan utelukke muligheten for skade, methylprednisolon sodium succinate bør bare brukes under graviditet hvis det er strengt nødvendig. Noen kortikosteroider passerer lett placenta. En retrospektiv studie fant en økt forekomst av lav fødselsvekt hos babyer født av mødre i kortikosteroidbehandling Selv om nyfødt binyreinsuffisiens ser ut til å være sjelden hos spedbarn som har blitt utsatt for kortikosteroider i utero, bør de som utsettes for betydelige doser av kortikosteroider observeres nøye og tegn på binyreinsuffisiens evalueres. Det er ingen kjente effekter av kortikosteroider på fødsel og fødsel. Katarakt har blitt observert hos spedbarn født av mødre som ble behandlet med langtidskortikosteroider under graviditet.
Foringstid
Kortikosteroider skilles ut i morsmelk. Kortikosteroider i morsmelk kan hemme veksten og forstyrre produksjonen av endogene glukokortikoider hos spedbarn.
Ettersom tilstrekkelige studier på reproduktivitet hos mennesker ikke er tilgjengelige for bruk av glukokortikoider, bør dette legemidlet bare gis til ammende mødre hvis fordelen av terapi oppveier den potensielle risikoen for barnet.
Bruk av dette legemidlet under graviditet, amming eller kvinner i fertil alder krever at fordelene med stoffet avveies mot den potensielle risikoen for mor, embryo eller foster.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
Effekten av kortikosteroider på evnen til å kjøre bil og bruke maskiner er ikke systematisk evaluert. Uønskede effekter, som svimmelhet, svimmelhet, synsforstyrrelser og tretthet, eufori eller stemningsforstyrrelser er mulige etter behandling med kortikosteroider.Hvis slike bivirkninger oppstår, bør pasienter ikke kjøre bil eller bruke maskiner.
04.8 Bivirkninger
Under kortikosteroidbehandling, spesielt hvis intens og langvarig, kan noen av følgende bivirkninger oppstå:
Infeksjoner og angrep
Infeksjoner, opportunistiske infeksjoner.
Forstyrrelser i immunsystemet
Overfølsomhet overfor stoffet (inkludert anafylaktoide og anafylaktiske reaksjoner med eller uten sirkulasjonskollaps, hjertestans og bronkospasme), urtikaria.
Endokrine patologier
Cushingoid aspekt, Hypopituitarisme, Steroid tilbaketrekningssyndrom.
Metabolisme og ernæringsforstyrrelser
Nedsatt glukosetoleranse, hypokalemisk alkalose, dyslipidemi, økt behov for insulin (eller orale hypoglykemiske midler hos diabetikere), natriumretensjon, vannretensjon, negativ nitrogenbalanse (på grunn av proteinkatabolisme), blodurea, økt blodlyst (som kan oversette til vekt) gevinst), lipomatose.
Endringer i den hydroelektrolytiske balansen, spesielt natriumretensjon og kaliumtap, som i sjeldne tilfeller og hos predisponerte pasienter kan føre til hypertensjon og kongestiv hjertesvikt.
Psykiatriske lidelser
Affektive lidelser (inkludert affektiv ustabilitet, deprimert humør, eufori, psykologisk avhengighet, selvmordstanker), psykotiske lidelser (inkludert mani, delirium, hallusinasjoner, schizofreni [forverring av]), forvirring, psykiske lidelser, angst, personlighetsendringer, svingende humør, unormal stemning oppførsel, søvnløshet, irritabilitet.
Nervesystemet lidelser
Nevrologiske endringer som økt intrakranielt trykk (med papilledema [godartet intrakranial hypertensjon]), kramper, hukommelsestap, kognitive forstyrrelser, svimmelhet, hodepine.
Øyesykdommer
Subkapsulær bakre grå stær og økt intraokulært trykk, glaukom, eksoftalmos.
Øre- og labyrintforstyrrelser
Svimmelhet.
Patologier hjerte
Kongestiv hjertesvikt (hos sensitive pasienter), hjertearytmier.
Vaskulære patologier
Hypotensjon eller arteriell hypertensjon.
Sykdommer i luftveiene, thorax og mediastinum
Hikke.
Gastrointestinale lidelser
Komplikasjoner som påvirker mage -tarmkanalen som kan nå opp til mageblødning, tarmperforering, magesår (med mulig perforasjon og magesårblødning), pankreatitt, peritonitt, ulcerøs esophagitt, esophagitt, magesmerter, abdominal distensjon, diaré, dyspepsi, kvalme og oppkast .
Hud- og subkutant vevssykdom
Hudforandringer som forsinkelser i helbredelsesprosessene, tynning og skjørhet i huden, hyperpigmentering eller hypopigmentering; atrofi av hud og hudvedlegg, sterile abscesser. Angioødem, perifert ødem, ekkymose, petechiae, hudstriae, hypopigmentering av huden, hirsutisme, utslett, erytem, kløe, urticaria, akne, hyperhidrose.
Muskel- og bindevevssykdommer
Muskel- og skjelettforandringer som osteoporose, myopati, muskelsvakhet, beinskjørhet, osteonekrose i lårhodet og humerus, patologisk brudd, veksthemming (hos barn), muskelatrofi, nevropatisk artropati, artralgi, myalgi.
Sykdommer i reproduktive system og bryst
Menstruelle uregelmessigheter.
Generelle lidelser og tilstander på administrasjonsstedet
Vanskeligheter med å helbrede, reaksjon på injeksjonsstedet, tretthet, ubehag.
Diagnostiske tester
Økt alaninaminotransaminase, aspartataminotransaminase, økt alkalisk fosfatase i blodet, økt intraokulært trykk, redusert toleranse for karbohydrater, redusert kaliumkonsentrasjon i blodet, økt kalsium i urinen, undertrykkelse av hudtestreaksjoner.
Skade, forgiftning og prosedyrekomplikasjoner
Vertebral kompresjonsbrudd. Brudd på senen (spesielt akillessenen).
04.9 Overdosering
Det er ingen kortikosteroid overdosesyndrom. Ved akutt overdose kan det oppstå hjertearytmier og / eller kardiovaskulær kollaps. Tilfeller av akutt toksisitet og / eller død av overdosering av kortikosteroider er sjeldne. Det er ingen motgift mot overdosering av kortikosteroider, behandlingen er støttende og symptomatisk.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe: systemiske kortikosteroider, glukokortikoider
ATC: H02AB04
SOLU-MEDROL, natriumsalt av den ravsyreesteren av metylprednisolon, er et syntetisk steroid med en kraftig antiinflammatorisk virkning som er bedre enn prednisolon og lavere tendens til natrium- og vannretensjon.
Metylprednisolonnatriumsuccinat har samme metabolisme og antiinflammatoriske virkning som metylprednisolon. Parenteralt administrert i ekvimolære mengder viser de to molekylene ekvivalent biologisk aktivitet: Den relative styrken til metylprednisolon -natriumsuccinat og hydrokortison -natriumsuccinat, som demonstrert av reduksjonen i eosinofiltall etter intravenøs administrering, er fire til en.
05.2 Farmakokinetiske egenskaper
Farmakokinetikken til metylprednisolon er lineær og uavhengig av administrasjonsveien.
Plasmakonsentrasjoner av metylprednisolon ble målt ved HPLC. Etter en 40 mg intramuskulær dose metylprednisolon -natriumsuccinat til fjorten friske voksne mannlige frivillige, var plasmakonsentrasjonen ved 1 time 425 ng / ml og etter 12 timer falt den til 31,9 ng / ml. Gjennomsnittlig toppkonsentrasjon var 454 ng / ml. Ingen spor av metylprednisolon ble påvist 18 timer etter administrering. Den intramuskulære dosen av metylprednisolonnatriumsuccinat var ekvivalent med den samme dosen administrert intravenøst med referanse til området under tidskonsentrasjonskurven som indikerer den totale mengden metylprednisolon som er absorbert.Resultatene av en studie viste at metylprednisolonnatriumsestersakkinatet er raskt og omfattende konverteres til den aktive delen av metylprednisolon etter administrasjonsmåte. Absorpsjonsgraden av gratis metylprednisolon administrert intramuskulært og intravenøst var ekvivalent med og betydelig høyere enn absorpsjonsgraden etter administrering av oral oppløsning og orale metylprednisolontabletter.Graden av metylprednisolon absorbert etter intramuskulær og intravenøs behandling var ekvivalent. Selv om en større mengde hemisuksinatester etter intravenøs administrering hadde nådd sirkulasjonen, ser det ut til at esteren omdannes til vevet etter intramuskulær injeksjon med påfølgende absorpsjon som fritt metylprednisolon.
Metylprednisolon er vidt distribuert i vev, krysser blod-hjerne-barrieren og skilles ut i morsmelk. Plasmaproteinbindingen av metylprednisolon hos mennesker er omtrent 77%.
Hos mennesker metaboliseres metylprednisolon i leveren til inaktive metabolitter, de viktigste er 20α-hydroksymetylprednisolon og 20β-hydroksymetylprednisolon. Metabolisme i leveren skjer hovedsakelig via CYP3A4 (for en liste over legemiddelinteraksjoner basert på CYP3A4 -mediert metabolisme, se pkt. 4.5 Interaksjoner med andre legemidler og andre former for interaksjon). Den totale eliminasjonshalveringstiden for metylprednisolon er i området 1,8 til 5,2 timer. Det tilsynelatende distribusjonsvolumet er omtrent 1,4 ml / kg og total clearance er omtrent 5 til 6 ml / min / kg. Metylprednisolon, som mange andre CYP3A4-substrater, kan også være et substrat for ATP-bindende kassett (ABC), p-glykoproteintransportprotein, som påvirker vevsdistribusjon og interaksjoner med andre legemidler. Ingen justeringer er nødvendig. Dosering ved nyreinsuffisiens Metylprednisolon er hemodialyserbar.
Etter at i.v. hos friske frivillige på 30 mg / kg SOLU-MEDROL i løpet av 20 minutter, er det en gjennomsnittlig toppkonsentrasjon på 19,9 mcg / ml.
Metylprednisolon metaboliseres og inaktiveres i leveren og utskilles hovedsakelig via nyrene og gallen.
05.3 Prekliniske sikkerhetsdata
Ingen uventede risikoer ble identifisert basert på konvensjonelle sikkerhetsfarmakologiske studier for administrering av gjentatte toksiske doser hos mus, rotter, kaniner og hunder intravenøst, intraperitonealt, subkutant, intramuskulært og oralt.
Metylprednisolon er et sterkt steroid, med farmakologisk aktivitet i samsvar med glukokortikoider, inkludert effekter på karbohydratmetabolisme, elektrolytter, vannbalanse, blodmorfologiske elementer, lymfoide vev og proteinmetabolisme, noe som fører til redusert kroppsvekt eller mangel på vektøkning, lymfopeni, atrofi av milten, tymus, lymfeknuter, binyrebark og testikler, samt endringer i leverlipider og forstørrelse av celler i bukspyttkjertelen. 30-dagers reversibilitetstest hos rotter behandlet med metylprednisolon indikerte at organfunksjonen ble normal igjen innen omtrent 1 måned Etter 52 uker med metylprednisolonsuleptanatbehandling hos rotter, gikk mange parametere tilbake til det normale etter en periode på 9 uker Toksisitet observert i gjentatte dosestudier og er det forventet med fortsatt eksponering for eksogene adrenokortikale steroider. Kreftfremkallende potensial: Langsiktige dyreforsøk har ikke blitt utført for å evaluere kreftfremkallende potensial, ettersom legemidlet er indisert for kortsiktig behandling og det ikke er noen indikative tegn på kreftfremkallende aktivitet. Det er ingen bevis for at kortikosteroider er kreftfremkallende. Mutagent potensial:
Det er ingen tegn på potensial for genetisk eller kromosomal mutasjon ved testing av DNA-skade med Alkaline Elution Test på kinesiske hamster V-79-celler. Metylprednisolon induserte ikke kromosomskader i fravær av et leveraktiveringssystem. Teratogent potensial: I dyreforsøk for å evaluere de embryotoksiske effektene av metylprednisolon ble det ikke observert noen teratogen effekt hos mus eller rotter som ble behandlet med daglige intraperitoneale doser på henholdsvis 125 mg / kg / dag eller 100 mg / kg / dag. Hos rotter ble metylprednisolon funnet å være teratogent ved administrering subkutant i en dose på 20 mg / kg / dag. Metylprednisolonaceponat var teratogent når det ble gitt subkutant til rotter i en dose på 1,0 mg / kg / dag.
Dataene for akutt toksisitet knyttet til forsøksdyret er som følger:
SOLU-MEDROL, i doser på 15-150 mg / kg / dag i 50 dager, forårsaker ikke signifikante endringer i normal kroppsvekt og anatomisk-funksjonelle parametere for hovedorganene hos den voksne rotten.
Studier utført på kaniner har vist god lokal toleranse på nivået av konjunktivslimhinnen, hudvev og vener. Hos rotten ble en tilfredsstillende muskeltoleranse observert.
Teratogene studier har vist endringer som vanligvis observeres med kortikosteroider (ganespalte, encefalocele og hydrocephalus) hos kaniner.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
SOLU-MEDROL 40 mg: laktosemonohydrat; natriumbisfosfat; natriumfosfat; benzylalkohol; vann til injeksjonsvæsker.
SOLU-MEDROL 125-500-1000-2000 mg: natriumbisfosfat; natriumfosfat; benzylalkohol; vann til injeksjonsvæsker.
06.2 Uforlikelighet
Ettersom kompatibiliteten og stabiliteten til metylprednisolonnatriumsuccinat i oppløsning for intravenøs administrering med andre legemidler er avhengig av forskjellige faktorer (oppløsningenes endelige pH, konsentrasjon, temperatur osv.), Anbefales det, om mulig, å administrere SOLU-MEDROL separat.
06.3 Gyldighetsperiode
Med intakt emballasje
SOLU-MEDROL 40 mg / 1 ml -1 dobbeltkammerflaske: 2 år.
SOLU -MEDROL 125 mg / 2 ml - 1 flaske med to kammer: 2 år.
SOLU -MEDROL 500 mg / 8 ml - flaske med pulver + løsningsmiddel: 5 år.
SOLU -MEDROL 1000 mg / 16 ml - flaske med pulver + løsningsmiddel: 5 år.
SOLU -MEDROL 2000 mg / 32 ml - flaske med pulver + løsningsmiddel: 5 år.
Etter rekonstituering av løsningen: 48 timer.
06.4 Spesielle forholdsregler for lagring
For oppbevaringsbetingelser for det rekonstituerte legemidlet, se avsnitt 6.3 "Holdbarhet".
06.5 Emballasje og innhold i pakningen
Nøytrale glassflasker med gummipropp.
SOLU-MEDROL 40 mg / 1 ml: 1 flaske med dobbelt kammer.
SOLU-MEDROL 125 mg / 2 ml: 1 flaske med dobbelt kammer.
SOLU-MEDROL 500 mg / 8 ml: pulver + løsningsmiddelflaske.
SOLU-MEDROL 1000 mg / 16 ml: flaske med pulver + løsningsmiddel.
SOLU-MEDROL 2000 mg / 32 ml: flaske med pulver + løsningsmiddel.
06.6 Bruksanvisning og håndtering
A) Dobbelkammerflaske: trykk lokket godt for å føre løsemidlet inn i det nedre rommet på flasken som inneholder lyofilisatet. Rist flasken til den er helt oppløst. Fjern plastdekselet som beskytter den sentrale delen av gummiproppen og steriliser på riktig måte. Stikk nålen direkte gjennom midten av hetten til spissen er synlig. Snu flasken opp ned og sug innholdet.
B) Flaske med separat sterilt løsningsmiddel: Fjern beskyttelseshetten på flasken og fortsett på vanlig måte.
For intramuskulære og intravenøse injeksjoner er ingen ytterligere fortynning nødvendig: for infusjoner med SOLU-MEDROL, bruk et volum på 100 til 1000 ml (aldri mindre enn 100 ml) 5% glukoseoppløsning eller fysiologisk eller glukoseløsning 5% i fysiologisk løsning (hvis pasienten ikke er på et lite natriumfattig kosthold) og fortynn SOLU-MEDROL i denne løsningen.
Advarsler: Etter oppløsning må SOLU-MEDROL brukes innen 48 timer.
Ubrukte medisiner og avfall fra denne medisinen må kastes i henhold til lokale forskrifter.
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
PFIZER ITALIA S.r.l. - via Isonzo, 71 - 04100 Latina
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
SOLU -MEDROL 40 mg - AIC 023202017
SOLU -MEDROL 125 mg - AIC 023202043
SOLU -MEDROL 500 mg - AIC 023202056
SOLU -MEDROL 1000 mg - AIC 023202068
SOLU -MEDROL 2000 mg - AIC 023202070
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
AIC: 31. desember 1984
Fornyelse: 31. mai 2005
10.0 DATO FOR REVISJON AV TEKSTEN
AIFA -fastsettelse av 20. september 2012