Ofte en konsekvens av visse typer medisiner, kan Stevens-Johnsons syndrom noen ganger skyldes infeksjoner eller andre faktorer.
Hudskalling er et av de karakteristiske symptomene på det aktuelle syndromet; Pasienter som gjennomgår utviklingen blir vanligvis innlagt på sykehus og gjennomgår nødvendig støtte og behandling. Hvis syndromet er forårsaket av medisiner, bør inntaket stoppes umiddelbart.
Hvis diagnosen blir diagnostisert raskt, er prognosen generelt god.
og slimhinner (nekrolyse) hvis konsekvenser kan være ekstremt alvorlige.
Den årlige forekomsten av Stevens-Johnson syndrom er omtrent 1-5 / 1.000.000, derfor er dette heldigvis en svært sjelden reaksjon.
Flere kilder anser Stevens-Johnsons syndrom som en begrenset variant av toksisk epidermal nekrolyse (eller Lyells syndrom, en bestemt type polymorf erytem), preget av en lignende, men mer omfattende og alvorlig symptomatologi enn Stevens-Johnsons syndrom.
Stevens-Johnsons syndrom og giftig epidermal nekrolyse: hva er forskjellene?
Symptombildene av Stevens-Johnsons syndrom og toksisk epidermal nekrolyse er veldig like hverandre. Begge er preget av ødeleggelse og påfølgende desquamation av huden som imidlertid i artikkels syndrom -objekt påvirker begrensede kroppsområder (mindre enn 10% av hele kroppsoverflaten); mens den i toksisk epidermal nekrolyse påvirker større hudområder (over 30% av kroppsoverflaten).
Involvering av 15% til 30% av hudoverflaten anses derimot som en overlapping mellom Stevens-Johnsons syndrom og toksisk epidermal nekrolyse.
(slik som for eksempel co-trimoxazole og sulfasalazine);Andre årsaker
Andre mulige årsaker som er ansvarlige for starten på Stevens-Johnson syndrom er:
- Infeksjoner av viral eller bakteriell art (spesielt påført av Mycoplasma pneumoniae);
- Administrering av noen typer vaksiner;
- Graft-versus-Host-sykdom (eller GVHD).
Hvilke mennesker er i fare for å utvikle Stevens-Johnsons syndrom?
Risikoen for å utvikle Stevens-Johnson syndrom er større:
- Hos HIV -positive og AIDS -pasienter;
- Hos pasienter med nedsatt immunsystem (for eksempel på grunn av medisiner);
- Hos pasienter med infeksjoner forårsaket av Pneumocystis jirovecii;
- Hos pasienter med systemisk lupus erythematosus;
- Hos pasienter som lider av kroniske revmatiske sykdommer;
- Hos pasienter med en tidligere historie med Stevens-Johnson syndrom.
Endelig er hypotesen om eksistensen av en viss genetisk disposisjon for utvikling av Stevens-Johnsons syndrom også blitt videreført.
;
På dette stadiet kan mange pasienter også oppleve en uforklarlig brennende følelse og / eller smerte i huden.
Hvis Stevens-Johnsons syndrom er forårsaket av medisinering, vises de ovennevnte prodromalsymptomene innen 1-3 uker etter behandlingens start. Hud- og slimhinnesymptomer nedenfor er imidlertid beskrevet etter 4-6 uker fra begynnelsen av det samme.
Symptomer som påvirker hud og slimhinner
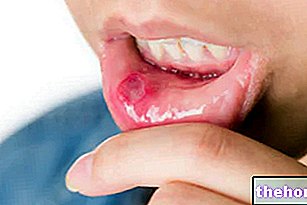
Etter utbruddet av de nevnte prodromale symptomene, oppstår symptomer som påvirker hud og slimhinner. De begynner med et "flatt og rødt utslett som vanligvis begynner på ansikt, nakke og stamme og deretter sprer seg til resten av kroppen. I det spesifikke tilfellet med Stevens-Johnson syndrom påvirker dette utslettet mindre enn 10% av overflaten. kroppslig.
Utslaget av utslett etterfølges av dannelse av blærer som har en tendens til å eksfoliere innen 1-3 dager. Blemmer kan også vises i kjønnsorganene, hendene, føttene; de forekommer på slimhinnene (for eksempel i munnen, halsen, osv.) og kan til og med involvere det indre epitelet, for eksempel luftveiene, urinveiene osv. Øynene påvirkes også generelt av dannelse av blemmer og skorper: de er hovne, røde og smertefulle.
I tillegg til markert hudskall, kan det også oppstå negler og håravfall.
Tydeligvis opplever pasienten i en slik tilstand betydelig smerte som er forbundet med en "like merkbar hevelse. Videre kan pasienten utvikle pustevansker, problemer med vannlating, vanskeligheter med å beholde din, avhengig av områdene der det dannes blemmer og hvor avskallelse oppstår. åpne øyne, problemer med å svelge, snakke, spise og til og med drikke.
Komplikasjoner av Stevens-Johnsons syndrom
Komplikasjoner av Stevens-Johnsons syndrom oppstår hovedsakelig på grunn av nekrose og påfølgende peeling av hud og slimhinner. Manglende barrierefunksjon som vanligvis utøves av huden, kan faktisk oppstå:
- Massivt tap av elektrolytter og væsker;
- Sammentrekning av ulike typer infeksjoner (bakteriell, viral, sopp, etc.) som også kan føre til sepsis.
En annen alvorlig komplikasjon består i at "utbruddet av" insuffisiens påvirker forskjellige organer (multiorganinsuffisiens).
hud som resulterer i histologisk undersøkelse, selv om dette ikke er en ofte utført prosedyre.
Dessverre er tidlig diagnose, når syndromet fortsatt er i sin barndom og manifesterer seg med prodromale symptomer, ikke alltid mulig.Siden disse symptomene er ganske uspesifikke, kan det faktisk oppstå en "feilaktig evaluering", med påfølgende forsinkelse i å identifisere den virkelige årsaken til pasientens ubehag.
Hvilke sykdommer bør ikke Stevens-Johnsons syndrom forveksles med?
Manifestasjonene og symptomene indusert av Stevens-Johnsons syndrom kan være lik de som er forårsaket av andre sykdommer som involverer hud og slimhinner, som det imidlertid ikke skal forveksles med. Mer detaljert må differensialdiagnosen plasseres i forhold til:
- Dell "polymorfe erytem mindre og større;
- Av toksisk epidermal nekrolyse eller Lyells syndrom, hvis du foretrekker det;
- Giftig sjokk syndrom;
- Av eksfoliativ dermatitt;
- Pemphigus.
Hvis syndromet er forårsaket av å ta medisiner, bør behandlingen med stoffene stoppes umiddelbart.
Selv om det er noen medisiner som kan administreres for å prøve å stoppe syndromets progresjon, er det dessverre ingen reell kur for Stevens-Johnsons syndrom. Uansett må pasienter som er innlagt på sykehus på grunn av det aktuelle syndromet motta adekvate støttende behandlinger.
Støttende terapi
Støttende omsorg er avgjørende for å sikre pasientens overlevelse. Det kan variere i henhold til forholdene til sistnevnte.
- Tapte væsker og elektrolytter må administreres parenteralt. Det samme gjelder ernæring hvis pasienten ikke er i stand til å sørge for det uavhengig på grunn av lesjonene som rapporteres om hud og slimhinner i munn, svelg, etc.
- Pasienter med øyeinnblanding må gjennomgå spesialistbesøk og gjennomgå målrettede behandlinger for å forhindre, eller i det minste begrense, skaden forårsaket av syndromet.
- Hudlesjoner som er typiske for Stevens-Johnsons syndrom må behandles daglig og behandles på samme måte som brannskader.
- I nærvær av sekundære infeksjoner er det nødvendig å fortsette behandlingen av sistnevnte og etablere passende behandlinger mot det utløsende patogenet (for eksempel bruk av antibiotika - forutsatt at det ikke er kjent at de forårsaker det aktuelle syndromet - soppdrepende medisiner, etc.).
Legemidler for å redusere varigheten av Stevens-Johnsons syndrom
I et forsøk på å stoppe Stevens-Johnsons syndrom eller i alle fall redusere varigheten, er det mulig å ty til bruk av legemidler, for eksempel:
- Ciklosporin, gitt for å hemme virkningen av T -celler.
- Kortikosteroider for systemisk bruk, for å dempe immunsystemets virkning, men samtidig nyttig for å motvirke smerter.
- IV immunglobuliner (IgEV) ved høye doser; administreres tidlig. De bør stoppe aktiviteten til antistoffene og blokkere virkningen av FAS -reseptorliganden.
Imidlertid er bruken av disse medisinene gjenstand for forskjellige meninger blant leger.
Bruken av kortikosteroider er faktisk korrelert med en økning i dødelighet og kan favorisere utbruddet av infeksjoner eller maskere en mulig sepsis; selv om slike legemidler har vist en viss effekt for å forbedre øyelesjoner.
Tilsvarende, selv om administrering av IgEV tillater å oppnå gode første resultater, ifølge kliniske studier og retrospektive analyser, er de endelige resultatene som er oppnådd motstridende. Faktisk, fra disse eksperimentene og analysene, kom det frem at IgEV ikke bare kan være ineffektivt, men potensielt forbundet med en økning i dødelighet.
Andre behandlinger
I noen tilfeller kan plasmaferese også utføres for å fjerne rester av reaktive metabolitter av legemidler og antistoffer som kan være den utløsende årsaken til Stevens-Johnsons syndrom.
Uansett vil legen fastsette den mest passende behandlingen for hver pasient basert på tilstanden til den samme og på grunnlag av stadiet der Stevens-Johnsons syndrom befinner seg når den blir diagnostisert.








-cosa-significa-quando-preoccuparsi.jpg)